فوسفوديستراز. مثبطات الفوسفوديستراز. خطر الإصابة بأمراض القلب والأوعية الدموية
الثيوفيلين (الثيوفيلينوم)
المرادفات:أكوالين، أسمافيل، لانوفلين، أوبتيفيلين، أورالفيلين، ثيوليكس، ثيوسين، ثيوفين، إلخ.
التأثير الدوائي.يؤثر الثيوفيلين على وظائف الجسم المختلفة. له تأثير محفز على الجهاز العصبي المركزي، على الرغم من أنه أقل وضوحا من الكافيين؛ يعزز النشاط الانقباضي لعضلة القلب (عضلة القلب). يوسع قليلاً الأوعية المحيطية والشرايين التاجية (القلبية) والكلوية ، وله تأثير مدر للبول معتدل (مدر للبول) ، ويمنع تراكم الصفائح الدموية (يمنع الالتصاق) ، ويمنع إطلاق وسطاء الحساسية من الخلايا البدينة. من المهم بشكل خاص قدرة الثيوفيلين على أن يكون له تأثير موسع للقصبات. في آلية عمل الثيوفيلين، يلعب تثبيط إنزيم الفوسفوديستراز وتراكم أحادي فوسفات الأدينوزين الحلقي 3 "-5" في الأنسجة دورًا معينًا. تراكم cAMP في الخلايا يمنع اتصال الميوسين بالأكتين، مما يقلل من النشاط الانقباضي للعضلات الملساء (عضلات الأوعية الدموية والأعضاء الداخلية) ويساهم، على وجه الخصوص، في استرخاء القصبات الهوائية وإزالة التشنج القصبي (تضيق القصبات الهوائية). تجويف الشعب الهوائية). إن قدرة الثيوفيلين على تثبيط نقل أيونات الكالسيوم عبر القنوات "البطيئة" لأغشية الخلايا تؤدي أيضًا إلى استرخاء العضلات. من الأمور ذات الأهمية الخاصة في آلية عمل الثيوفيلين الجزيئية هي قدرته التي تم الكشف عنها مؤخرًا على منع مستقبلات الأدينوزين (البيورين).
مؤشرات للاستخدام.في الأساس، يتم استخدام الثيوفيلين كموسع قصبي (توسيع تجويف القصبات الهوائية)، بالإضافة إلى مقوي القلب ذو التأثير المعتدل (زيادة قوة تقلصات القلب) وعامل مدر للبول (مدر للبول) لاحتقان المنشأ القلبي والكلوي. يتم وصفه أحيانًا مع أدوية أخرى مضادة للتشنج وموسعات قصبية.
طريقة التطبيق والجرعة.تناول 0.1-0.2 جم عن طريق الفم (للبالغين) 2-4 مرات يوميًا بعد الوجبات. غالبًا ما يتم ملاحظة أفضل تأثير عند تناول الدواء على شكل تحاميل مستقيمية (للحقن في المستقيم) ، حيث يخضع الثيوفيلين إلى حد ما لعملية التمثيل الغذائي (التحول) في الكبد خلال طريق الإعطاء هذا. يتم إعطاء المستقيم (في المستقيم) للبالغين تحميلة واحدة 1-2 مرات في اليوم. تعتمد مدة استخدام الثيوفيلين على طبيعة وخصائص مسار المرض والتأثير العلاجي. يتم وصف الأطفال الذين تتراوح أعمارهم بين 2-4 سنوات 0.01-0.04 جم، 5-6 سنوات - 0.04-0.06 جم، 7-9 سنوات - 0.05-0.075 جم، 10-14 سنة - 0.05- 0.1 جم لكل جرعة. لا يتم وصف الأطفال الذين تقل أعمارهم عن سنتين. جرعات أعلى للبالغين من الداخل والمستقيم: مفردة - 0.4 جم، يوميًا - 1.2 جم.
أثر جانبي.في بعض الحالات يتم ملاحظة الآثار الجانبية: حرقة المعدة والغثيان والقيء والإسهال والصداع. عند استخدام التحاميل، قد يكون هناك إحساس بالحرقان في المستقيم. مع ضعف التسامح، يتم إلغاء الدواء. مع جرعة زائدة من الثيوفيلين، قد تحدث نوبات صرع (متشنجة). ولمنع مثل هذه الآثار الجانبية، لا ينصح باستخدام الثيوفيلين لفترة طويلة.
موانع. يُمنع استخدام الثيوفيلين والمستحضرات المحتوية عليه في حالة التعصب الفردي، وفرط وظيفة (زيادة نشاط) الغدة الدرقية، واحتشاء عضلة القلب الحاد، وتضيق تحت الأبهري (مرض غير التهابي في الأنسجة العضلية للبطين الأيسر للقلب، يتميز بحدة حادة تضييق تجويفه)، خارج الانقباض (اضطراب في ضربات القلب)، والصرع وغيرها من التشنجات، والحمل. ويجب توخي الحذر في حالة الإصابة بقرحة المعدة والاثني عشر.
الافراج عن النموذج.مسحوق؛ شموع 0.2 جرام.
شروط التخزين.القائمة ب. في حاوية مغلقة جيدا، محمية من الضوء.
أنتاستمان (أنتاستمان)
تحضير مشترك يحتوي على الثيوفيلين والكافيين والأميدوبيرين والفيناسيتين وهيدروكلوريد الإيفيدرين والفينوباربيتال ومستخلص البلادونا الجاف ومسحوق أوراق اللوبيليا.
العمل الدوائي يرجع إلى المكونات المكونة له.
مؤشرات للاستخدام.لعلاج والوقاية من نوبات الربو.
طريقة التطبيق والجرعة.لمنع الهجوم، تناول قرصًا واحدًا من Antastman؛ إذا لزم الأمر، بعد 4-5 ساعات، يتكرر الاستقبال. في حالة نوبة الربو القصبي، يتم وصف قرصين على الفور. لا ينصح بتناول أكثر من 4 أقراص يوميًا.
الآثار الجانبية وموانع الاستعمال هي نفسها بالنسبة لأقراص تيوفيدرين ن.
الافراج عن النموذج.أقراص في حزمة من 12 قطعة. تكوين قرص واحد: ثيوفيلين - 0.1 جم ، كافيين - 0.05 جم ، أميدوبيرين - 0.2 جم ، فيناسيتين - 0.2 جم ، هيدروكلوريد الايفيدرين - 0.02 جم ، فينوباربيتال - 0.002 جم ، مستخلص البلادونا الجاف - 0.01 جم ، مسحوق أوراق اللوبيليا - 0.09 ز.
شروط التخزين.
بيرفيلون (بيرفيون)
تحضير مشترك يحتوي على الثيوفيلين والإيتوفيلين والبابافيرين والأتروبين والفينوباربيتال.
التأثير الدوائي.له تأثير تشنج قصبي (يخفف من التشنج القصبي - تضييق حاد في تجويف الشعب الهوائية) ويزيد من حجم الجهاز التنفسي ويحسن التهوية الرئوية. في الأقراص والتحاميل له تأثير مهدئ (مهدئ).
مؤشرات للاستخدام.الربو القصبي وانتفاخ الرئة (زيادة التهوية وانخفاض قوة أنسجة الرئة) والتهاب الشعب الهوائية الربو المزمن.
طريقة التطبيق والجرعة.يعطى عن طريق الوريد ببطء أو في العضل 2 مل (1 أمبولة) ولكن ليس أكثر من 6 مل في اليوم. لا ينبغي أن تدار الدواء تحت الجلد. لتطبيق المستقيم (في المستقيم) ، يتم وصف 1-2 تحاميل يوميًا ، عن طريق الفم (عن طريق الفم) - قرص واحد 3-4 مرات يوميًا دون مضغ.
أثر جانبي.نفس المكونات الموجودة في التحضير.
موانع. الجلوكوما، البورفيريا (ضعف استقلاب البورفيرينات)، تضخم البروستاتا (تضخم غدة البروستاتا)، التضيق الميكانيكي (ضعف المباح بسبب انسداد جسم غريب) في الجهاز الهضمي، تضخم القولون (توسع كبير في جزء أو كل القولون) .
الافراج عن النموذج.أمبولات 2 مل. الشموع. حبوب. 1 أمبولة تحتوي على: ثيوفيلين - 25 ملغ، إيتوفلين - 85 ملغ، بابافيرين - 30 ملغ، أتروبين - 0.1 ملغ. تحتوي تحميلة واحدة (للبالغين) على: ثيوفيلين - 57 ملغ، إيتوفلين - 191 ملغ، بابافيرين - 80 ملغ، أتروبين - 0.3 ملغ، فينوباربيتال 40 ملغ. يحتوي قرص واحد على: إيتوفلين - 154 مجم، ثيوفيلين - 46 مجم، بابافيرين - 50 مجم، أتروبين - 0.15 مجم، فينوباربيتال - 15 مجم.
شروط التخزين.القائمة ب. في مكان جاف ومظلم.
أقراص "تيوفيدرين" (Tabulettae "Teophedrinum")
تحضير مشترك يحتوي على الثيوفيلين والثيوبرومين والكافيين والأميدوبيرين والفيناسيتين وهيدروكلوريد الإيفيدرين والفينوباربيتال ومستخلص البلادونا والسيتيسين.
مؤشرات للاستخدام.يؤخذ كعامل علاجي ووقائي للربو القصبي.
طريقة التطبيق والجرعة.يوصف للبالغين 1/2-1 قرص (للهجمات الشديدة 2 حبة) مرة واحدة (وإذا لزم الأمر 2-3 مرات) يوميًا، والأطفال من 2 إلى 5 سنوات - 1/4-1/2 حبة، من 6 إلى 5 سنوات. 12 سنة - بمقدار! / 2-3/4 حبة. يجب تناول الثيوفيدرين في الصباح أو بعد الظهر لتجنب اضطراب النوم أثناء الليل.
أثر جانبي.
موانع. الجلوكوما، اضطرابات الدورة الدموية في الشريان التاجي (القلب)، فرط نشاط الغدة الدرقية (مرض الغدة الدرقية).
الافراج عن النموذج.أقراص تحتوي على 0.05 جرام من الثيوفيلين والثيوبرومين والكافيين. 0.2 غرام من أميدوبيرين وفيناسيتين. 0.02 غرام من هيدروكلوريد الايفيدرين والفينوباربيتال. 0.004 جم من مستخلص البلادونا و 0.0001 جم من السيتيسين.
شروط التخزين.
أقراص "تيوفيدرين ن" (Tabulettae "TeophedrinumN")
التأثير الدوائي.المخدرات مجتمعة. له موسع قصبي (توسيع القصبات الهوائية) وتأثير مضاد للالتهابات. يحفز الجهاز العصبي المركزي، نشاط القلب، وله نشاط مضاد للكولين.
مؤشرات للاستخدام.للوقاية والعلاج من الربو القصبي والتهاب الشعب الهوائية (التهاب الشعب الهوائية) مع مكون الربو.
طريقة التطبيق والجرعة.يتم وصف البالغين 1/2-1 قرص مرة واحدة يوميًا. في حالة النوبات الشديدة - قرصين مرة واحدة يوميًا، وإذا لزم الأمر - قرصين 2-3 مرات يوميًا.
أثر جانبي.الإثارة العصبية، اضطراب النوم، ارتعاش الأطراف، احتباس البول، فقدان الشهية، القيء، التعرق الزائد.
موانع. الجلوكوما (زيادة ضغط العين) ، قصور القلب ، فرط نشاط الغدة الدرقية (مرض الغدة الدرقية) ، اضطراب النوم ، ارتفاع ضغط الدم الشرياني (ارتفاع ضغط الدم) ، تصلب الشرايين ، فرط الحساسية لمكونات الدواء.
الافراج عن النموذج.أقراص في عبوة مكونة من 10 قطع. تكوين قرص واحد: الثيوفيلين "-0.05 جم ؛ الثيوبرومين - 0.05 جم ؛ الكافيين - 0.05 جم ؛ أمينوفينازين - 0.2 جم ؛ فيناسيتين - 0.2 جم ؛ هيدروكلوريد الايفيدرين - 0.02 جم ؛ الفينوباربيتال - 0.02 جم ؛ خلاصة البلادونا السميكة - 0.004 جم ؛ سيتيسين - 0.0001 جم.
شروط التخزين.القائمة ب. في مكان جاف ومظلم.
تريزولفين (تريسولفين)
التأثير الدوائي.تحضير مشترك يحتوي على الثيوفيلين اللامائي والأمبروكسول والجايفينيسين. له تأثير حال للبلغم (ترقق البلغم) ومقشع وموسع قصبي (استرخاء الشعب الهوائية).
أمبروكسول، وهو جزء من تريسولفين، له تأثير حركي وإفرازي على غدد الغشاء المخاطي للشعب الهوائية، ويزيد من تكوين الإفرازات المخاطية (القابلة للانفصال) فيها، وينشط الإنزيمات المائية، مما يؤدي إلى انخفاض لزوجة البلغم، ويعزز الحركات. من أهداب الظهارة الهدبية للقصبات الهوائية، مما يساهم في زيادة نقل البلغم.
الغايفينيسين، وهو جزء من التريسولفين، هو عامل حال للبلغم يساعد على ترقيق البلغم، ويسهل انفصاله.
الثيوفيلين له تأثير موسع للشعب الهوائية عن طريق تثبيط إنزيم الفوسفوديستراز وتقليل قوة العضلات الملساء.
مؤشرات للاستخدام.تفاقم التهاب الشعب الهوائية المزمن. الربو القصبي. أمراض الجهاز التنفسي التي يتشكل فيها البلغم اللزج الذي يصعب فصله. التهاب الرغامى القصبي الحاد (مرض التهابي في القصبة الهوائية والشعب الهوائية).
طريقة التطبيق والجرعة.يوصف للبالغين عادة 15-30 مل (1-2 ملاعق كبيرة) من الشراب 3 مرات في اليوم. يتم وصف الأطفال الذين تتراوح أعمارهم بين 1 إلى 3 سنوات عادة 2.5 مل (1/2 ملعقة صغيرة) من الشراب 3-4 مرات في اليوم. لا ينصح بوصف تريسولفين في وقت واحد مع أدوية أخرى تحتوي على الثيوفيلين.
أثر جانبي.ألم في الشرسوفي (منطقة البطن التي تقع مباشرة تحت تقاطع الأقواس الساحلية وعظم القص)، والغثيان، والتقيؤ، والحساسية: طفح جلدي، شرى، وذمة وعائية.
موانع. فرط الحساسية لمكونات الدواء. لا تعين الأطفال أقل من 1 سنة. يجب توخي الحذر عند وصف الدواء للمرضى الذين يعانون من قرحة المعدة أو الاثني عشر، والأمراض الشديدة في الجهاز القلبي الوعائي، ونقص الأكسجة الشديد، وفرط نشاط الغدة الدرقية (مرض الغدة الدرقية)، وأمراض الكبد، وكذلك أثناء الحمل والرضاعة.
الافراج عن النموذج.شراب في زجاجات 60 و 120 مل. 5 مل من الشراب يحتوي على: 0.05 جم ثيوفيلين لا مائي، 0.015 جم أمبروكسول، 0.015 جم جوايفينيسين.
شروط التخزين.القائمة ب. في مكان جاف وبارد.
فرانول (فرانول)
إعداد مشترك يحتوي على الثيوفيلين والإيفيدرين والفينوباربيتال.
التأثير الدوائي.يريح عضلات الشعب الهوائية. يزيل التشنج القصبي (تضيق حاد في تجويف القصبات الهوائية) وله تأثير مهدئ (مهدئ).
مؤشرات للاستخدام.الربو القصبي والتهاب الشعب الهوائية المزمن وانتفاخ الرئة (زيادة التهوية وانخفاض قوة أنسجة الرئة).
طريقة التطبيق والجرعة.خصص قرصًا واحدًا 3 مرات يوميًا، في الحالات الشديدة - قرصين 3 مرات يوميًا.
أثر جانبي.زيادة الإثارة والأرق.
موانع. ارتفاع ضغط الدم الشديد (ارتفاع ضغط الدم)، والتسمم الدرقي (مرض الغدة الدرقية)، والسكري والزرق.
الافراج عن النموذج.أقراص تحتوي على 120 ملغ ثيوفيلين، 11 ملغ إيفيدرين، 8 ملغ فينوباربيتال، في عبوة تحتوي على 20 قطعة.
شروط التخزين.القائمة ب. في مكان جاف ومظلم.
يوفيلين (يوفيوينوم)
المرادفات:أمينوفيلين، أمينوكاردول، أموفيلين، ديافيلين، جينوفيلين، ميتافيلين، نيوفيلين، نوفوفيلين، سينتوفلين، ثيوفيلامين، ثيوفيلين إيثيلينديامين، إلخ. مستحضر مشترك يحتوي على ثيوفيلين وإيثيلينديامين.
التأثير الدوائي.يرجع تأثير اليوفيلين في المقام الأول إلى محتوى الثيوفيلين فيه. يعزز الإيثيلينديامين نشاط مضاد للتشنج (يخفف التشنجات) ويعزز انحلال الدواء. آلية عمل الأمينوفيلين تشبه في الأساس آلية عمل الثيوفيلين. السمات الهامة للأمينوفيلين هي قابليته للذوبان في الماء وإمكانية إعطائه بالحقن (الوريدي أو العضلي). مثل الثيوفيلين، يريح اليوفيلين عضلات القصبات الهوائية، ويقلل من مقاومة الأوعية الدموية، ويوسع الأوعية التاجية (القلبية)، ويخفض الضغط في نظام الشريان الرئوي، ويزيد من تدفق الدم الكلوي، وله تأثير مدر للبول (مدر للبول)، ويرتبط بشكل رئيسي بـ يؤدي انخفاض إعادة الامتصاص الأنبوبي (إعادة امتصاص الماء في الأنابيب الكلوية).) إلى زيادة إفراز الماء والكهارل في البول، وخاصة أيونات الصوديوم والكلوريد. الدواء يمنع بقوة تجميع (الإلتصاق) من الصفائح الدموية.
مؤشرات للاستخدام.يستخدم اليوفيلين لعلاج الربو القصبي والتشنج القصبي (تضيق حاد في تجويف القصبات الهوائية) لأسباب مختلفة (بشكل رئيسي لتخفيف النوبات)، وارتفاع ضغط الدم في الدورة الدموية الرئوية (زيادة الضغط في أوعية الرئتين)، وكذلك للربو القلبي. وخاصة عندما تكون النوبات مصحوبة بتشنج قصبي واضطرابات تنفسية من نوع تشاين ستوكس. يوصى به أيضًا لتخفيف (إزالة) أزمات الأوعية الدموية الدماغية (أزمات الأوعية الدماغية) ذات الأصل تصلب الشرايين وتحسين الدورة الدموية الدماغية، وتقليل الضغط داخل الجمجمة والوذمة الدماغية في السكتات الدماغية الإقفارية (الحوادث الدماغية الوعائية الحادة)، وكذلك في الحالات المزمنة. قصور الأوعية الدموية الدماغية. يحسن الدواء تدفق الدم الكلوي ويمكن استخدامه إذا لزم الأمر.
طريقة التطبيق والجرعة.تعيين الأمينوفيلين في الداخل، في العضلات والأوردة وفي الميكروكليستر. لا يتم حقن محاليل اليوفيلين تحت الجلد لأنها تسبب تهيج الأنسجة. تعتمد طريقة الإعطاء على خصائص الحالة: في النوبات الحادة من الربو القصبي والسكتات الدماغية، يتم إعطاؤه عن طريق الوريد، وفي الحالات الأقل شدة - عن طريق العضل أو عن طريق الفم. داخل البالغين تناول 0.15 جرام بعد الوجبات 1-3 مرات في اليوم. يعطى للأطفال بالداخل بمعدل 7-10 ملغم/كغم يومياً مقسمة على 4 جرعات. مدة الدورة العلاجية من عدة أيام إلى عدة أشهر. يتم حقن 0.12-0.24 جم (5-10 مل من محلول 2.4٪) ببطء في الوريد عند البالغين (خلال 4-6 دقائق)، والتي تم تخفيفها مسبقًا في 10-20 مل من محلول كلوريد الصوديوم متساوي التوتر. عندما يظهر الخفقان والدوخة والغثيان، يتباطأ معدل الإعطاء أو يتحول إلى إعطاء التنقيط، حيث يتم تخفيف 10-20 مل من محلول 2.4٪ (0.24-0.48 جم) في 100-150 مل من محلول كلوريد الصوديوم متساوي التوتر. ; تدار بمعدل 30-50 نقطة في الدقيقة. إذا كان من المستحيل الحقن في الوريد، يتم حقن 1 مل من محلول 24٪ في العضل. عن طريق الحقن (تجاوز الجهاز الهضمي) يتم إعطاء الأمينوفيلين ما يصل إلى 3 مرات يوميًا لمدة لا تزيد عن 14 يومًا. يتم إعطاء الأطفال عن طريق الوريد بمعدل جرعة واحدة 2-3 ملغم / كغم. لا ينصح بهذا الدواء للأطفال دون سن 14 عامًا (بسبب الآثار الجانبية المحتملة). يمكنك تعيين أمينوفيلين عن طريق المستقيم (في المستقيم) في شكل ميكروكليستر. جرعة للبالغين 10-20 مل؛ الأطفال - أقل حسب العمر. أعلى جرعات أمينوفيلين للبالغين في الداخل، في العضل والمستقيم: مفردة - 0.5 جم، يوميًا - 1.5 جم؛ في الوريد: فردي - 0.25 جرام يوميًا - 0.5 جرام جرعات أعلى للأطفال في الداخل والعضل والمستقيم: فردي - 7 مجم / كجم يوميًا - 15 مجم / كجم ؛ عن طريق الوريد: فردي - 3 ملغم / كغم.
أثر جانبي.اضطرابات عسر الهضم (اضطرابات الجهاز الهضمي)، مع الحقن في الوريد، والدوخة، وانخفاض ضغط الدم (انخفاض ضغط الدم)، والصداع، والخفقان، والتشنجات، مع تطبيق المستقيم، وتهيج الغشاء المخاطي للمستقيم.
موانع. هو بطلان استخدام أمينوفيلين، وخاصة عن طريق الوريد، في حالة انخفاض حاد في ضغط الدم، وعدم انتظام دقات القلب الانتيابي، خارج الانقباض، والصرع. يجب أيضًا عدم استخدام الدواء لعلاج قصور القلب، خاصة المرتبط باحتشاء عضلة القلب، عندما يكون هناك قصور في الشريان التاجي (التناقض بين تدفق الدم عبر شرايين القلب واحتياجات القلب من الأكسجين) واضطرابات ضربات القلب.
الافراج عن النموذج.مسحوق؛ أقراص 0.15 جم في عبوة تحتوي على 30 قطعة ؛ أمبولات 10 مل من محلول 2.4٪ و 1 مل من محلول 24٪ في عبوات من 10 قطع.
شروط التخزين.القائمة ب. في مكان مظلم.
اليوفيلين هو أيضًا جزء من عقار تريسولفين. يتم تضمين الثيوفيلين أيضًا في المستحضرات المركبة corytrat، theoasthalin، theoasthalin forte، theoasthalin SR.
الفصل 16
تنقسم أدوية موسعات القصبات وفقًا لآلية العمل إلى المجموعات التالية.
المنشطات الأدرينالية:
- المنشطات الأدرينالية α و β - الإيبينيفرين (انظر الفصل 11) ؛
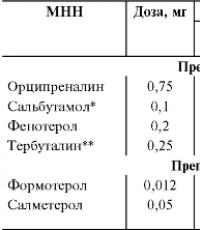
- β 1 - و β 2 - المنشطات الأدرينالية (غير انتقائية) - إيزوبرينالين ، أورسيبرينالين ؛
- β 2 - المنشطات الأدرينالية ذات التأثير الانتقائي القصير (السالبوتامول ، والتيربوتالين ، والفينوتيرول) والطويلة الأمد (فورموتيرول ، والسالميتيرول ، وإنداكاتيرول) ؛
مقلدات الودي (الإيفيدرين).
م مضادات الكولين:
قصير المفعول (بروميد الإبراتروبيوم، تروفينتول)؛
طويل المفعول (بروميد تيوتروبيوم).
حاصرات الفوسفوديستراز (PDE) - حاصرات PDE من النوع الثالث إلى الرابع غير المحددة (الثيوفيلين) وحاصرات PDE من النوع الرابع المحددة (روفلوميلاست وسيلوميلاست).
الأدوية المركبة قصيرة المفعول - البيرودوال (بروميد الإبراتروبيوم + فينوتيرول) والكومبيفينت (بروميد الإبراتروبيوم + السالبوتامول).
16.1. β - منشطات الكظر
ويتحقق تأثير موسع القصبات الهوائية لهذه المجموعة من الأدوية من خلال تحفيز مستقبلات بيتا 2 الأدرينالية، مما يؤدي إلى تنشيط محلقة الأدينيلات، وزيادة تكوين cAMP، الذي يحفز مضخة الكالسيوم. ونتيجة لذلك، ينخفض تركيز Ca 2 + في SMC وتسترخي عضلات القصبات الهوائية.
تصنيف
من المعتاد تقسيم:
منبهات غير انتقائية β 1 - و β 2 - إيزوبروتيرينول (لا يستخدم الدواء حاليًا كموسع قصبي) وأورسيبرينالين.
المنشطات الانتقائية β 2 الأدرينالية:
قصير المفعول (السالبوتامول، تيربوتالين، فينوتيرول)؛
طويل المفعول (سالميتيرول، فورموتيرول، إنداكاتيرول). β 2 - المستقبلات الأدرينالية هي مستقبلات عبر الغشاء مرتبطة ببروتينات G التنظيمية. بنية المستقبلات الأدرينالية β 1 و β 2 متجانسة بنسبة 48.9٪. الوسائل التي تحفز مستقبلات β 2 الأدرينالية ، بدرجة أو بأخرى ، قادرة على تحفيز مستقبلات β 2 - و β 3 الأدرينالية. تتمتع الأدوية الحديثة لهذه المجموعة بانتقائية عالية للأنواع الفرعية β 2 من المستقبلات الأدرينالية. عند وصفه على شكل استنشاق، تكون تركيزات المنشطات الأدرينالية β 2 في الدم منخفضة، والتفاعل غير المرغوب فيه لهذه الأدوية مع مستقبلات β 1 الأدرينالية لعضلة القلب يكون ذا صلة فقط عند استخدام جرعات عالية من هذه العوامل. يؤدي التحفيز المكثف لمستقبلات بيتا الأدرينالية (الاستخدام المتكرر للمنشطات الأدرينالية بيتا 2) إلى تثبيط نقل الإشارة (إزالة حساسية المستقبلات)، وتثبيط المستقبلات (انخفاض عدد المستقبلات على سطح غشاء الخلية)، وفي المستقبل - لوقف تخليق مستقبلات جديدة ("أسفل" - التنظيم). تؤدي إزالة التحسس إلى انخفاض الاستجابة لاستخدام المنشطات الكظرية (بنسبة 38-40٪ بعد أسبوعين من تناول فورموتيرول وبنسبة 54٪ بعد دورة مماثلة من السالميتيرول). ومع ذلك، بعد وقت قصير من توقف تحفيز المستقبلات الأدرينالية بيتا 2، يحدث انتعاش سريع نسبيًا (عدة ساعات) لنشاطها. لكن في حالة انخفاض التنظيم، قد تتطلب استعادة الكثافة الطبيعية للمستقبلات على سطح الخلية عدة أيام لتخليق مستقبلات بيتا الأدرينالية الجديدة. يسمح لك تعيين GCS باستعادة نشاط مستقبلات الأدرينالية بيتا بسرعة (خلال ساعة).
يؤدي تنشيط مستقبلات β 2 الأدرينالية في الجهاز التنفسي إلى استرخاء عضلات القصبات الهوائية. يمنع إطلاق الليكوترينات والإنترلوكينات وTNF-a بواسطة الخلايا البدينة والحمضات. يمنع تحلل الخلايا البدينة والحمضات، ويوقف إطلاق الهستامين. يقلل من نفاذية الأوعية الدموية. يمنع إفراز المخاط ويحسن إزالة المخاطية الهدبية. يقمع منعكس السعال. يحفز عضلات الجهاز التنفسي.
وبالتالي، فإن المنشطات الأدرينالية بيتا 2، بالإضافة إلى تأثيرها الموسع للقصبات، لها أيضًا نشاط مضاد للالتهابات. من خلال التعيين المشترك لمنبهات β2 مع الكورتيكوستيرويدات المستنشقة وأدوية مضادات الليوكوترين، فإنها تكمل وتعزز التأثير المضاد للالتهابات للأخيرة، وتستخدم كأدوية أساسية لعلاج المرضى الذين يعانون من الربو القصبي.
يتم تحديد انتقائية عمل الأدوية المحفزة للأدرين β 2 من خلال نسبة الجرعات التي يكون لها فيها تأثير موسع للقصبات الهوائية ومنبه للقلب (الجدول 16-1).
الجدول 16-1.انتقائية عمل منبهات β
* وجدت في الأنسجة الدهنية، ويصاحب تحفيزها تأثير تحلل الدهون.
** النشاط مأخوذ كـ 1.
مع استنشاق جرعات محددة من الهباء الجوي والمساحيق الجافة للمنشطات الأدرينالية β 2 من خلال أجهزة مختلفة (على سبيل المثال ، turbuhaler ، diskhaler) ، يتطور تأثير الأدوية الموسعة للقصبات (خاصة قصيرة المفعول) بسرعة (الجدول 16-2).
الجدول 16-2.وقت تطور تأثير موسع القصبات الهوائية لمنبهات β 2 المستنشقة
 * مسحوق للاستنشاق 0.2 و 0.4 ملغم/للجرعة (جهاز الاستنشاق بالجرعات المقننة). ** تيربوتالين متوفر على شكل أقراص.
* مسحوق للاستنشاق 0.2 و 0.4 ملغم/للجرعة (جهاز الاستنشاق بالجرعات المقننة). ** تيربوتالين متوفر على شكل أقراص.
الديناميكا الدوائيةβ 2 منشطات الغدة الكظرية
الخصائص العامة لمحفزات β2 الرئيسية موضحة في الجدول. 16-3. فورموتيرول هو ناهض كامل لمستقبلات بيتا 2 الأدرينالية: بعد تناوله، يزيد تركيز cAMP في الخلايا بأكثر من 4 مرات. تزيد المنبهات الجزئية (السالبوتامول والسالميتيرول) من تركيز cAMP بمقدار 2-2.5 مرة فقط وتكون أدنى من المنبهات الكاملة من حيث شدة موسع القصبات الهوائية.
تأثير. ومع ذلك، فإن الظرف الأخير ليس له أهمية سريرية كبيرة. ومع ذلك، فقد أظهرت الدراسات السريرية أن الناهض الكامل للمستقبلات الأدرينالية بيتا 2 (فورموتيرول) يمكن أن يكون فعالاً في المرضى الذين لا يستجيبون للعلاج بالسالبوتامول.
β 2 - المنشطات الأدرينالية ذات بداية سريعة للعمل (السالبوتامول، الفينوتيرول) هي أدوية محبة للماء، ولهذا السبب يتم توزيعها بنشاط في السائل الخلالي وتحفز المستقبلات بسرعة كبيرة. فورموتيرول، وهو دواء ذو محبة متوسطة للدهون، يتم توزيعه أيضًا بشكل جيد في السائل الخلالي، لكن نسبة كبيرة منه تتراكم بين طبقات أغشية الخلايا، مكونًا مستودعًا، يتم استهلاكه مع انخفاض تركيز فورموتيرول خارج الخلية. وهذا يوفر تأثيرًا أطول (12 ساعة) للدواء، على عكس السالبوتامول والفينوتيرول، الذي يستمر تأثيره لمدة 3-5 ساعات.
يتم امتصاص المنشط الأدرينالي الأكثر محبة للدهون β 2 - السالميتيرول ، بسرعة من سطح الخلية ، وهو غائب عمليا في السائل الخلالي. من خلال دخول أغشية الخلايا والتوزيع عبرها، يدخل السالميتيرول ببطء إلى الجانب النشط وينشط مستقبلات β 2 الأدرينالية دون مغادرة الخلايا. في هذه الحالة، يبدأ تأثير الدواء في التباطؤ بحوالي 30 دقيقة.
الجدول 16-3.الخصائص المقارنة للناهضات الرئيسية
 يرتبط السالميتيرول بالمستقبل الأدرينالي بيتا 2 لمدة 12 ساعة تقريبًا، ويفسر ذلك حقيقة أن جزيءًا طويلًا إلى حد ما من الدواء
يرتبط السالميتيرول بالمستقبل الأدرينالي بيتا 2 لمدة 12 ساعة تقريبًا، ويفسر ذلك حقيقة أن جزيءًا طويلًا إلى حد ما من الدواء
يرتبط بالمنطقة غير النشطة للمستقبل. كونه مرتبطًا بإحكام بالمستقبل، فإن جزيء السالميتيرول يكون متحركًا، مما يؤدي إلى تنشيط المستقبل بشكل متكرر في تلك اللحظات التي يكون فيها جزء الساليجينين النشط من الجزيء في المنطقة النشطة للمستقبل. في المختبرفي التجارب على القصبات الهوائية المعزولة، يمكن للسالميتيرول (على عكس فورموتيرول) أن يعمل كمضاد لمنبهات β2 الأخرى، ولكن لا يزال من غير الواضح ما إذا كانت هذه الحقيقة لها أهمية سريرية.
إنداكاتيرول ماليات (R-enantiomer) هو ناهض جديد للأدرينالين β 2 طويل المفعول يتم استنشاقه ويستخدم مرة واحدة يوميًا لعلاج المرضى الذين يعانون من الربو ومرض الانسداد الرئوي المزمن. إنداكاتيرول، مثل فورموتيرول، لديه انتقائية معتدلة لمستقبلات بيتا 2 الأدرينالية مقارنة بمستقبلات بيتا 1 الأدرينالية. يُظهر نشاطًا جوهريًا منخفضًا جدًا عند مستقبلات β2 الأدرينالية وانتقائية وظيفية أكبر بكثير، كما هو موضح. في المختبرعند مقارنة التأثيرات على القصبة الهوائية (β 2) والأذين (β 1) في الخنازير الغينية. يمتلك إنداكاتيرول انتقائية محدودة لمستقبلات بيتا 3 البشرية ويعمل كمنشط كامل. كما هو الحال مع فورموتيرول والسالبوتامول، فإن الأهمية الوظيفية لاكتمال الناهض لا تزال غير واضحة. كشفت الدراسات التي أجريت على القصبة الهوائية المعزولة لخنزير غينيا عن بداية سريعة لعمل الإنداكاتيرول (في هذا يشبه السالبوتامول والفورموتيرول) وتأثير موسع قصبي طويل الأمد (أكثر من 8 ساعات). في خنازير غينيا غير المخدرة، تجاوزت مدة عمل إنداكاتيرول بشكل ملحوظ مدة عمل السالميتيرول والفورموتيرول عند استخدام جرعات موسع قصبي متساوية الجهد. ولوحظت الوقاية من تضيق القصبات الهوائية لمدة تصل إلى 24، 12، 4 ساعات بالنسبة للإنداكاتيرول، السالميتيرول، فورموتيرول، على التوالي. في قرود الريسوس، ارتبط إنداكاتيرول بانخفاض كبير في التأثيرات الضارة الجهازية مقارنة بجرعات موسعات القصبات الهوائية متساوية الجهد من فورموتيرول وسالميتيرول.
الدوائية
عند استنشاقه باستخدام رذاذ محدد الجرعة، يدخل حوالي 7% من جرعة المنشط الأدرينالي بيتا 2 مباشرة إلى الرئتين. ويوجد 3-6% أخرى في الحويصلات الهوائية، و77% من الجرعة في منطقة البلعوم. يدخل الدواء المستنشق من الحنجرة والثلث العلوي من القصبة الهوائية إلى مجرى الدم في الوريد الوداجي، ثم إلى البطين الأيمن ثم يدخل بعد ذلك إلى الرئتين. وبالتالي، ينبغي أن يؤخذ في الاعتبار التوافر البيولوجي العالي لمحفزات بيتا 2، حيث أن جزءًا كبيرًا من الجرعة، على سبيل المثال، يصل إلى 28% عند استنشاق السالبوت-
من المفترض أن يدخل الدورة الدموية الجهازية. يتراوح تركيز البلازما الذروة للسالبوتامول بعد الاستنشاق، اعتمادًا على نوع جهاز الاستنشاق، من 2.5 إلى 8.5 نانوغرام / لتر، وهو ما يشبه مستوى التركيز بعد تناول الدواء عن طريق الوريد. عند تناولها عن طريق الحقن، تكون منبهات بيتا 2 قادرة على الوصول إلى جميع مستويات الجهاز التنفسي ويكون لها تأثير موسع للقصبات. يصبح هذا العامل أكثر أهمية مع درجة شديدة من انسداد الشعب الهوائية. مع استنشاق المنشطات الأدرينالية بيتا 2، يتم الوصول بسرعة إلى التركيزات القصوى، ويتم تسجيلها بقيم صغيرة جدًا. وكقاعدة عامة، لا توجد علاقة بين مستوى تركيز الأدوية ومدة تأثير موسع القصبات الهوائية. على سبيل المثال، نصف العمر البيولوجي، الذي يقدر باختفاء زيادة في معدل ضربات القلب بعد حقن بلعة سالبوتامول في الوريد، هو 15 دقيقة، ويستمر تأثير موسع القصبات الهوائية أكثر من 3 ساعات، وفي حالة غياب الدواء في البلازما . يتم الوصول إلى الحد الأقصى لتركيز المصل بعد استنشاق إنداكاتيرول بين 15 و 30 دقيقة في الملامح الفردية، ويستمر تأثير موسع القصبات الهوائية لمدة 24 ساعة. ومع تكرار تناول إنداكاتيرول، تظهر القدرة التراكمية للدواء. لذلك، بحلول اليوم السابع، زاد الحد الأقصى لتركيزه بمقدار 1.5 مرة. بيتا 2 - ترتبط المنشطات الأدرينالية ببروتينات البلازما بطرق مختلفة: تيربوتالين بنسبة 14-25%، سالبوتامول بنسبة 30%، فورموتيرول بنسبة 61-64% بتركيزات منخفضة (من 0.1 إلى 100 نانوغرام/مل) وبنسبة 31-38% مع زيادة التركيز من 5 إلى 500 نانوجرام/مل. يرتبط السالميتيرول بشكل كبير ببروتينات البلازما - بمعدل 96%، بما في ذلك العلاقة مع الألبومين والبروتينات السكرية ألفا 1. يرتبط إنداكاتيرول ببروتينات البلازما بنسبة 90.6-96.2% بغض النظر عن مستوى تركيز الدواء.
الاسْتِقْلاب
β 2 - تخضع المنشطات الأدرينالية للتحول الحيوي قبل النظامي في الكبد والأنسجة وبلازما الدم تحت تأثير إنزيمات مونوامين أوكسيديز (MAO) وإنزيمات الكاتيكولامين-O-ميثيل ترانسفيراز (COMT). تفرز المستقلبات في البول. وبعضها له نشاط دوائي، مثل سالبوتامول إيثر سلفات. يشارك CYP3A4 في استقلاب السالميتيرول، ويخضع بشكل رئيسي للأكسدة الأليفاتية مع تكوين مستقلبات ألفا هيدروكسيل مع نشاط دوائي، وجزء صغير فقط مع تكوين مشتقات O-dealkylated. يكون المستقلب الرئيسي للسالميتيرول أكثر نشاطًا بمقدار 3-4 مرات من السالميتيرول، لكن مدة تأثيره أقل من 20 دقيقة. يتم استقلاب فورموتيرول
في المقام الأول عن طريق الالتصاق المباشر لمجموعة الهيدروكسيل الفينولية أو الأليفاتية أو إزالة الميثيل O المؤكسد بعد الاقتران المباشر لمجموعة الفينوكسي هيدروكسيل، مع المسار الأكثر ثباتًا هو إزالة الميثيل O، والذي يتضمن 4 أنزيمات P-450 (CYP2D6، CYP2C19، CYP2C9 وCYP2A6) . على المستوى العلاجي، لا يمنع تركيز فورموتيرول استقلاب الأدوية التي يتم استقلابها بمشاركة هذه الإنزيمات المتماثلة. يتم استقلاب إنداكاتيرول عن طريق التصاق O الفينولي المباشر لتشكيل مستقلبات الجلوكورونيد غير النشطة. قد يكون للأيضات الإضافية للمسارات المؤكسدة مع هيدروكسيل البنزين نشاط دوائي. CYP3A4 هو أنزيم P-450 الرئيسي. المسؤول عن عملية التمثيل الغذائي التأكسدي للإنداكاتيرول. بناءً على نتائج الحركية الأنزيمية ونتائج دراسات تثبيط السيتوكروم P-450، من المتوقع ألا يكون للإنداكاتيرول تأثير كبير على الحرائك الدوائية للأدوية التي يتم تناولها معه بشكل متزامن، كما أن سلامته لن تتغير عندما يتم تناوله. يتم إعطاؤه بالاشتراك مع المركبات التي تحفز أو تمنع إنزيم استقلاب الإنداكاتيرول. يختلف عمر النصف للأدوية بشكل كبير: بالنسبة للسالبوتامول ومستقلباته هو 5 ساعات، بالنسبة للتيربوتالين في المتوسط 3 ساعات، بالنسبة للسالميتيرول - 5.5 ساعة، فورموتيرول - 10 ساعات، بالنسبة للإنداكاتيرول - 85-117 ساعة. - تفرز المنبهات بشكل رئيسي عن طريق الكلى، باستثناء السالميتيرول، الذي تفرز مستقلباته في الصفراء.
تُستخدم المنشطات الأدرينالية بيتا في الربو القصبي (الأدوية قصيرة المفعول - لتخفيف التفاقم، والأدوية طويلة المفعول - لمنع نوبات الربو، وخاصة الليلية)، في التهاب الشعب الهوائية الانسدادي المزمن، لعلاج المرضى الذين يعانون من ضعف التوصيل الأذيني البطيني ( الأيزوبرينالين والأورسيبرينالين)، كأدوية مقويات القلب مع موانع لأخذ جليكوسيدات القلب (على سبيل المثال، في حالة الصدمة القلبية، الشكل المعياري للحجم من الصدمة الإنتانية مع انخفاض في النتاج القلبي وارتفاع OPSS)، مع تشنج طويل الأمد للأوعية الدماغية، خطر الولادة المبكرة أو الإجهاض التلقائي.
يتم عرض جرعات وأنظمة جرعات الأدوية في الجدول. 16-2.
الآثار الجانبية الأكثر شيوعًا لهذه المجموعة من الأدوية هي عدم انتظام دقات القلب والرعشة والصداع. عدد مرات الحدوث
وتعتمد شدة الآثار الجانبية للآثار على انتقائية عمل الأدوية على المستقبلات والجرعة وطريقة الإعطاء. بعد استنشاق الجرعات العلاجية من منبهات β 2 ، تكون الآثار الجانبية ضئيلة ، مع استخدام المنشطات الكظرية غير الانتقائية β 1 - و β 2 ، وغالبًا ما يتطور عدم انتظام دقات القلب والرعشة (بنسبة 30٪) ، وفي كثير من الأحيان - عدم انتظام ضربات القلب ، نقص بوتاسيوم الدم ، وزيادة في نوبات الذبحة الصدرية. عند تناول منبهات بيتا 2، من الممكن زيادة تركيز الأحماض الدهنية الحرة. β 2 - المنشطات الأدرينالية يمكن أن تسبب ارتفاع السكر في الدم (مع التسمم بعد ارتفاع السكر في الدم ، يتطور نقص السكر في الدم). في حالات الربو الشديدة، يمكن أن تسبب منبهات بيتا 2 انخفاضًا حادًا في الضغط الجزئي للأكسجين في الدم (نتيجة لضعف نسبة التهوية / التروية). عند استخدام المنشطات الأدرينالية β 2 ، من الممكن أحيانًا الإصابة بالغثيان والقيء والإمساك وتدمير الظهارة الهدبية للغشاء المخاطي القصبي.
مع الاستخدام المطول للمنشطات الأدرينالية بيتا، تتطور المقاومة لها، بعد توقف تناول الأدوية، يتم استعادة تأثيرها الموسع للشعب الهوائية.
يرتبط انخفاض فعالية المنشطات الكظرية، ونتيجة لذلك، تدهور سالكية الشعب الهوائية بإزالة حساسية المستقبلات الأدرينالية β 2 وانخفاض كثافتها بسبب التعرض لفترة طويلة للناهضات، وكذلك مع تطور " متلازمة الارتداد، والتي تتميز بتشنج قصبي حاد. غالبًا ما يتطور تحمل الأدوية مع طريق الاستنشاق.
تنجم متلازمة "الارتداد" عن حصار المستقبلات الأدرينالية β 2 للقصبات الهوائية عن طريق المنتجات الأيضية وانتهاك وظيفة التصريف في شجرة الشعب الهوائية بسبب تطور متلازمة "إغلاق الرئة". يمكن أن يؤدي التدهور الحاد في سالكية الشعب الهوائية إلى تطور "الرئة الصامتة" بسبب انسداد الشعب الهوائية بسر لزج.
موانع مطلقة لاستخدام منبهات β - فرط الحساسية للدواء. موانع النسبية - ارتفاع ضغط الدم الشرياني، الذبحة الصدرية، فرط نشاط الغدة الدرقية، عدم انتظام ضربات القلب.
التفاعل الدوائي
إن الجمع بين منبهات بيتا ومضادات الكولين م أو الثيوفيلين يعزز ويطيل تأثيرها الموسع للقصبات. في الحالة الأخيرة، إلى جانب زيادة تأثير موسع القصبات الهوائية، قد تكون هناك زيادة في شدة التأثيرات غير المرغوب فيها لمنبهات بيتا 2 الأدرينالية ومستحضرات الثيوفيلين (على سبيل المثال، تأثير عدم انتظام ضربات القلب). الإدارة المتزامنة للحاصرات
تقلل مستقبلات بيتا الأدرينالية بشكل طفيف من فعالية منبهات بيتا 2 الأدرينالية، ولكنها قد تشكل خطرًا كبيرًا على المرضى الذين يعانون من متلازمة الانسداد القصبي. لا يوجد حاليًا دليل مقنع على حدوث تفاعلات عكسية بين منبهات بيتا 2 الأدرينالية طويلة المفعول وأدوية أخرى، ومع ذلك، تشير البيانات المستقاة من بعض الدراسات إلى أن مثل هذه التفاعلات قد تلعب دورًا مهمًا في العيادة. على وجه الخصوص، تم تعليق دراسة كبيرة متعددة المراكز لهذا الدواء مؤخرًا بسبب ارتفاع معدل الوفيات في مجموعة المرضى الذين عولجوا بالسالميتيرول. تجربة أبحاث الربو متعددة المراكز للسالميتيرول(ذكي). وتبين أن استخدام السالميتيرول يزيد بشكل كبير من خطر الوفيات المرتبطة بالربو وغيره من أمراض الجهاز القصبي الرئوي، فضلا عن خطر الأحداث التي تهدد حياة المرضى، مثل التنبيب والتهوية الميكانيكية. في عام 2006، تمت الموافقة على التعليقات التوضيحية ذات الصلة للسالميتيرول (سيريفنت) والدواء المركب سالميتيرول + فلوتيكاسون (الكورتيكوستيرويدات المستنشقة) - أدفير (المسجل في بلدنا تحت اسم سيريتيد). يشير التعليق التوضيحي إلى الحاجة إلى استخدام منبهات طويلة المفعول لمستقبلات السالميتيرول الأدرينالية بيتا 2 فقط بالاشتراك مع الكورتيكوستيرويدات المستنشقة. آلية العمل غير المرغوب فيه للسالميتيرول لا تزال غير مفهومة. إن السيتوكروم P-450 إيزوزيم 3A4 (CYP3A4) هو المسؤول عن استقلاب السالميتيرول في جسم الإنسان. حاليًا، لا توجد عمليًا أي بيانات عن تعدد الأشكال الجيني لـ CYP3A4، مما لا يستبعد إمكانية وجود مرضى يكون نشاط إيزوزيم 3A4 لديهم غير كافٍ، ونتيجة لذلك، عند وصف السالميتيرول في هؤلاء المرضى، فإن سيكون التركيز النظامي لهذا الدواء أعلى بكثير.
العديد من الأدوية (أزيثروميسين، إريثرومايسين، كلاريثروميسين، ديلتيازيم، زافيرلوكاست، زيليوتون، كيتوكونازول، أوميبرازول، باروكسيتين، فلوكستين، فلوكونازول، سيبروفلوكساسين، إلخ) وحتى المنتجات الغذائية، مثل عصير الجريب فروت، هي مثبطات للإنزيم 3A4. وهذا يعني أنه عند تناول هذه الأدوية في وقت واحد، فإنها تسبب زيادة ملحوظة إلى حد ما في تركيز السالميتيرول، ونتيجة لذلك، زيادة خطر حدوث تأثيرات غير مرغوب فيها.
لا توجد مشكلة من هذا القبيل مع فورموتيرول. أولاً، يحتوي فورموتيرول، مقارنةً بالسالميتيرول، على نطاق أوسع من التركيزات العلاجية الآمنة: هناك أدلة على أن فورموتيرول آمن عند تناول جرعات تبلغ 54 ميكروغرام وحتى 228 ميكروغرام. ثانيا، أربعة نظائر الإنزيمات من نظام السيتوكروم مسؤولة في وقت واحد عن استقلاب فورموتيرول
P-450 (CYP2D6، CYP2C19، CYP2C9 وCYP2A6). على الرغم من أنه من المعروف أن بعض المرضى (حوالي 5-7٪) لديهم نقص محدد وراثيًا في نشاط CYP2D6 وCYP2C19، إلا أنه لم يثبت أنه يمكن أن يؤدي إلى زيادة التركيز الجهازي وتطور تفاعلات دوائية ضارة. مشكلة التوليفات غير المرغوب فيها من فورموتيرول مع أدوية أخرى - مثبطات السيتوكروم P-450 ليست حادة أيضًا كما في حالة السالميتيرول. وبالإضافة إلى ذلك، فإن التفاعل مع نظام السيتوكروم P-450 هو المسار الأكثر أهمية لعملية استقلاب فورموتيرول، ولكنه ليس المسار الوحيد.
تزيد الجلوكوكورتيكويدات من حساسية المستقبلات لمنبهات بيتا.
اختيار الدواء
تعتبر المنشطات الأدرينالية بيتا قصيرة المفعول الموجودة في الهباء الجوي بجرعات محددة وفي شكل مسحوق جاف للاستنشاق هي الوسيلة المفضلة لوقف نوبات الربو القصبي بأي شكل من الأشكال. في حالة النوبات الليلية للربو القصبي، يفضل استخدام المنشطات الأدرينالية β 2 طويلة المفعول، بما في ذلك الأدوية ذات الإطلاق المتأخر للسالبوتامول. أوصى المرضى الذين يعانون من أمراض مصاحبة في الجهاز القلبي الوعائي بتعيين منبهات β 2 انتقائية.
عند تناولها عن طريق الحقن، تؤثر منبهات بيتا 2 أيضًا على القصبات الهوائية الصغيرة، وهو أمر مهم بشكل خاص في انسداد الشعب الهوائية الشديد، وخاصة المصحوب بصعوبة في إخلاء إفراز لزج من تجويف الجهاز التنفسي وتورم الغشاء المخاطي القصبي.
للتخفيف من النوبات الشديدة، يكون استنشاق محلول السالبوتامول (2.5-5 ملغ) باستخدام البخاخات فعالاً.
16.2. م- مضادات الكولين
هناك خمسة أنواع فرعية من مستقبلات m-cholinergic. لتنظيم نغمة الشعب الهوائية، م 1، م 2، م 3 لها أهمية أساسية.
M 1 -النوع الفرعي - توجد هذه المستقبلات في العقد السمبتاوية، ويصاحب تنشيطها تسارع في انتقال النبض العصبي.
يقع النوع الفرعي لمستقبل M2 في الألياف ما بعد العقدية السمبتاوية. ويرافق تنشيط هذا النوع الفرعي من المستقبلات تثبيط إطلاق الأسيتيل كولين. التنشيط الانتقائي لهذه الأنواع الفرعية من المستقبلات الكولينية في الجسم الحييؤدي إلى انخفاض بنسبة 80٪ في شدة التشنج القصبي، مما يؤدي إلى
بسبب زيادة نشاط العصب المبهم. يؤدي حصار مستقبلات m2 إلى زيادة مستوى التشنج القصبي بمقدار 5-10 مرات.
M 3 - يقع النوع الفرعي على سطح الخلايا العضلية للقصبات الهوائية. عندما يتم تنشيط هذه المستقبلات، تنقبض طبقة العضلات القصبية.
الأتروبين وبروميد الإبراتروبيوم والتروفنتول يحجبون بشكل غير انتقائي جميع الأنواع الفرعية الثلاثة لمستقبلات m-cholinergic في القصبات الهوائية. في الوقت نفسه، بسبب الحصار المفروض على مستقبلات م 2، فإن فعالية هذه الأدوية أقل مما يمكن أن تكون عليه. بروميد تيوتروبيوم خالي جزئيًا من هذا العيب. وهو أيضًا، مثل بروميد الإبراتروبيوم، مضاد لجميع الأنواع الفرعية الثلاثة للمستقبلات الكولينية. ومع ذلك، إذا كان الوقت T 1 / 2 للتواصل مع مستقبلات m 1 - و m 3 في تيوتروبيوم هو 14.6 و 34.7 ساعة على التوالي، فإن هذه القيمة بالنسبة لمستقبلات m 2 هي 3.6 ساعة فقط لذلك، فإن بروميد تيوتروبيوم لديه انتقائية زمنية مع فيما يتعلق بالأنواع الفرعية m 1 - و m 3 من المستقبلات الكولينية. بالإضافة إلى ذلك، فإن المدة العالية لاتصال هذا الدواء بالمستقبلات الكولينية تسمح لك باستخدامه مرة واحدة يوميًا، وهو أكثر ملاءمة بكثير من استخدام بروميد الإبراتروبيوم 3-4 مرات يوميًا.
التأثيرات الدوائية الرئيسية
وفقًا لتأثير بروميد الإبراتروبيوم الموسع للشعب الهوائية، فهو أقوى بعشر مرات من الأتروبين. بعد استنشاق 80 ميكروجرام (نفسين) لمرة واحدة من التروفنتول أو 40 ميكروجرام (نفسين) من بروميد الإبراتروبيوم، يبدأ التأثير بعد 20-40 دقيقة، ويصل إلى الحد الأقصى بعد 60 دقيقة ويستمر لمدة 5-6 ساعات.
على عكس الأتروبين، عند الجرعات التي لها تأثير موسع للقصبات، فإن هذه الأدوية لا تخترق الجهاز العصبي المركزي، وتمنع إفراز الغدد اللعابية بدرجة أقل، ولا تؤثر على النشاط الحركي للظهارة الهدبية للقصبة الهوائية، ولا تؤثر على تغيير ضغط الدم ومعدل ضربات القلب. يحتوي Troventol على خصائص ضعيفة في حجب الأدرينالين ومضادات الهيستامين ومضادات السيروتونين.
عند تركيز الدواء في الدم أقل من 10 نانوجرام/ مل، لم يتم اكتشاف تغيرات ملحوظة في معدل ضربات القلب، بينما لوحظ تأثير موسع قصبي بتركيز 3 نانوجرام/ مل.
يتم امتصاص الجزء المبتلع من بروميد الإبراتروبيوم ورذاذ تروفنتول بشكل سيئ من الجهاز الهضمي، لذلك لا تتطور التأثيرات الجهازية المضادة للكولين.
الحركية الدوائية لبروميد الإبراتروبيوم
بعد استنشاق واحد (نفسان من 20 ميكروغرام) ، يتم ملاحظة الحد الأقصى لتركيز الدواء في بلازما الدم (أقل بعدة مرات من بعد الابتلاع) بعد 0.5-2 ساعة ، عن طريق الوريد ،
الإدارة العضلية والفموية بجرعة 10 ملغ - بعد 5 و 15 و 80 دقيقة على التوالي.
حجم التوزيع عند تناوله عن طريق الوريد بنفس الجرعة هو 50 لترًا، عن طريق الفم - 83 لترًا، الفترة، التوافر البيولوجي 90٪ و 6٪ على التوالي.
يتراوح T 1/2 من بروميد الإبراتروبيوم من 3.2 إلى 3.8 ساعة.
يخضع بروميد الإبراتروبيوم للتحول الحيوي في الكبد، حيث يتم إخراج نصف الجرعة في الصفراء خلال 24 ساعة، كما يتم إخراج المستقلبات وجزء صغير من المادة غير المتغيرة عن طريق الكلى. لا يفرز الدواء في الحليب.
بروميد تيوتروبيوم هو خصم قوي للمستقبلات المسكارينية. له مدة كبيرة من العمل والانتقائية الحركية لـ m 3 - وبدرجة أقل، m 1 - الأنواع الفرعية للمستقبلات الكولينية. هذه الخصائص تجعل بروميد تيوتروبيوم عاملاً ليس له نظائر - انتقائي م 3 -، م 1 - مضاد للكولين طويل المفعول. في المرضى الذين يعانون من الربو القصبي، أدى استخدام بروميد تيوتروبيوم إلى تحسن كبير في معايير قياس التنفس، مما أدى إلى انخفاض في الحاجة إلى السالبوتامول. في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن، فإن استخدام بروميد تيوتروبيوم يقلل من شدة ضيق التنفس، والأعراض الليلية، ويقلل من الحاجة إلى السالبوتامول، ويقلل من عدد التفاقم، ويحسن نوعية الحياة ويمنع الانخفاض السنوي في قياس التنفس.
الدوائية لبروميد تيوتروبيوم
مع طريق الاستنشاق للإعطاء، يبلغ التوافر الحيوي المطلق لبروميد تيوتروبيوم 19.5%، مما يشير إلى أن جزء الدواء الذي يصل إلى الرئتين يكون متوافرًا بيولوجيًا بدرجة عالية. يبلغ ارتباط تيوتروبيوم ببروتينات البلازما 72٪ وحجم التوزيع 32 لتر / كجم. بروميد تيوتروبيوم لا يعبر حاجز الدم في الدماغ. درجة التحول الأحيائي غير ذات أهمية. وهذا ما تؤكده حقيقة أنه بعد إعطاء الدواء عن طريق الوريد للمتطوعين الأصحاء، يتم العثور على 74٪ من الدواء دون تغيير في البول. ينقسم بروميد تيوتروبيوم بشكل غير إنزيمي إلى الكحول- ن- ميثيلسكوبين وحمض ثنائي ثينييل جليكوليك، اللذين لا يرتبطان بالمستقبلات المسكارينية. بعد تناوله عن طريق الوريد، يتم استقلاب أقل من 20% من تيوتروبيوم بمشاركة إنزيمات نظام السيتوكروم P-450، وتعتمد هذه العملية على عمليات الأكسدة والاقتران اللاحق مع الجلوتاثيون لتكوين مستقلبات مختلفة. الاضطرابات الأيضية ممكنة عند استخدام مثبطات الإنزيمات المتماثلة للسيتوكروم P-450 CYP2D6 ونظام 3A4 (الكينيدين، الكيتوكونازول، الجستودين). وبالتالي، يشارك CYP2D6 و3A4 في استقلاب الثيوترو-
fia. حتى في الجرعات العالية جدًا، لا يثبط بروميد تيوتروبيوم السيتوكروم P-450 أو 1A1 أو 1A2 أو 2B6 أو 2C9 أو 2C19 أو 2D6 أو 2E1 أو 3A في ميكروسومات الكبد البشرية.
في الحيوانات بعد الاستنشاق بجرعة عالية (1.2 ملغم / كغم) يكون الحد الأقصى لتركيز الدواء في البلازما 23.8 نانوغرام / مل، وتركيزه بعد 6 ساعات من الاستنشاق هو 1.15 نانوغرام / مل.
في المتطوعين الأصحاء، تم تسجيل الحد الأقصى لتركيز الدواء في بلازما الدم بعد 5 دقائق، ثم انخفض تركيز الدواء بسرعة ليصل إلى 3 بيكوغرام / مل بعد ساعة من الاستنشاق. القيمة النهائية لنصف العمر (للبلازما) هي 5-6 أيام.
مع الاستخدام طويل الأمد للتيوتروبيوم (استنشاق مرة واحدة يوميًا بجرعة 18 ميكروغرام) ، يتم تحديد تركيز توازن الدواء في البلازما بعد 25 يومًا وهو 16-19 بيكوغرام / مل.
في المرضى المسنين، هناك انخفاض في تصفية الكلى من تيوتروبيوم (326 مل / دقيقة في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن حتى 58 سنة، ما يصل إلى 163 مل / دقيقة في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن فوق 70 سنة)، والذي يبدو أنه بسبب انخفاض في وظائف الكلى مع التقدم في السن. بعد الاستنشاق، ينخفض إفراز تيوتروبيوم في البول من 14% (المتطوعين الشباب الأصحاء) إلى 7% (المرضى الذين يعانون من مرض الانسداد الرئوي المزمن).
مؤشرات للاستخدام ونظام الجرعات
مؤشرات لاستخدام مضادات الكولين م هي مرض الانسداد الرئوي المزمن والربو القصبي.
نظام الجرعات - 2-4 استنشاق من بروميد الإبراتروبيوم (40-80 ميكروغرام) أو تروفنتول (80-160 ميكروغرام) 3-4 مرات في اليوم. لوقف نوبة الربو القصبي، يمكن استنشاق محلول بروميد الإبراتروبيوم للاستنشاق من خلال البخاخات.
يستخدم بروميد تيوتروبيوم كعلاج صيانة في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن (COPD)، بما في ذلك التهاب الشعب الهوائية المزمن وانتفاخ الرئة (مع ضيق مستمر في التنفس ولمنع التفاقم).
يوصف بروميد تيوتروبيوم عن طريق الاستنشاق باستخدام جهاز الاستنشاق HandiHaler، كبسولة واحدة (18 ميكروجرام) يوميًا في نفس الوقت. لا ينبغي ابتلاع الكبسولات.
الآثار الجانبية وموانع الاستعمال
من جانب الجهاز الهضمي: جفاف الفم (عادةً ما يكون خفيفًا، وغالبًا ما يختفي مع استمرار العلاج)، والإمساك. من جانب الجهاز التنفسي: قد يتطور السعال والتهيج الموضعي والتشنج القصبي وكذلك عند تناول المستنشقات الأخرى.
من جانب الجهاز القلبي الوعائي: عدم انتظام دقات القلب. في الحالات المعزولة - عدم انتظام دقات القلب فوق البطيني والرجفان الأذيني. من الجهاز البولي: صعوبة أو احتباس التبول (عند الرجال الذين لديهم عوامل مؤهبة).
ردود الفعل التحسسية: تفاعلات فرط الحساسية، بما في ذلك حالات معزولة من الوذمة الوعائية. أخرى: عدم وضوح الرؤية، الجلوكوما الحادة (المرتبطة بتأثيرات مضادات الكولين).
قد تترافق معظم التفاعلات الجانبية المذكورة أعلاه مع تأثير مضادات الكولين للأدوية.
16.3. مثبطات إنزيم الفوسفوديستراز
من بين الأشكال الإسوية الـ 11 لإنزيم الفسفوديستراز التي تم تحديدها حاليًا، تعد وظيفة النوعين الثالث والرابع من PDE أكثر أهمية في شجرة الشعب الهوائية، وظهور موسع قصبي سائد (النوع الثالث)، ومضاد للالتهابات (النوع الرابع) أو مجموعات من موسعات القصبات الهوائية وتأثيرات مضادة للالتهابات (الأنواع الثالث والرابع من PDE). يعتمد تصنيف مثبطات PDE على قدرتها على تثبيط أنواع مختلفة من الإنزيم: أنواع PDE III-IV غير الانتقائية، والانتقائية - PDE النوع IV. الثيوفيلين هو مثبط غير انتقائي من النوع III-IV للفوسفوديستراز. ترتبط آلية عملها بحصار أنواع PDE III-V في العضلات الملساء في الجهاز التنفسي، مما يسبب توسع القصبات وتثبيط تراكم الصفائح الدموية وتوسع الأوعية (تقليل الضغط في نظام الشريان الرئوي). يؤدي انخفاض نشاط PDE من النوع الرابع إلى منع إطلاق وسطاء الالتهابات من الخلايا البدينة، والحمضات، والخلايا اللمفاوية التائية.
حاصرات فوسفوديستريز غير انتقائية
آلية العمل والتأثيرات الدوائية الرئيسية
يسبب الميثيل زانتينات زيادة في تركيز النيوكليوتيدات الحلقية في اللييفات العضلية بسبب الحصار المفروض على إنزيمات فوسفودايستراز من النوع III-V في الخلايا الصغيرة القصبية الصغيرة. يحفز Cyclic 3,5-AMP (cAMP) "مضخة" الكالسيوم، ويقلل تركيز Ca 2 + داخل الخلايا، ونتيجة لذلك، يتطور توسع القصبات الهوائية. تمنع أدوية هذه المجموعة أيضًا إطلاق وسطاء الالتهابات من الخلايا البدينة والخلايا الوحيدة والحمضات والعدلات (تحتوي على فوسفوديستراز من النوع الرابع)، وتمنع تراكم الصفائح الدموية (تحتوي على النوعين الثالث والرابع من فوسفوديستراز).
يقوم الثيوفيلين أيضًا بحظر مستقبلات الأدينوزين (A 1، A 2، P 1)، مما يزيل تقلص MMC في الجهاز التنفسي الناجم عن الأدينوزين، وزيادة إطلاق الهستامين من خلايا الرئة، وتثبيط إطلاق الكاتيكولامينات من النهايات العصبية. . يمنع الدواء نشاط البروستاجلاندين وعامل نخر الورم-أ، ويزيد من نشاط إنزيم هيستون ديستيلاز، وبالتالي يزيد من فعالية الكورتيزون. بسبب هذه الآلية، فإن الثيوفيلين ليس له تأثير موسع قصبي يعتمد على الجرعة فحسب، بل له أيضًا تأثير ضعيف مضاد للالتهابات. في التجارب في المختبروقد وجد أن الدواء يزيل آثار الأدينوزين بالفعل بتركيز 10-30 ميكروغرام / مل.
يسبب الثيوفيلين مجموعة واسعة من التأثيرات الدوائية.
تحسين سالكية الشعب الهوائية بسبب إزالة التشنج القصبي، وتثبيت أغشية الخلايا البدينة، وتثبيط إطلاق وسطاء التفاعلات الحساسية، وتحفيز إزالة الغشاء المخاطي الهدبي.
تأثير مدر للبول ضعيف بسبب زيادة تدفق الدم الكلوي وانخفاض إعادة الامتصاص الأنبوبي لـ Na +.
زيادة في تدفق الدم في الشريان التاجي بسبب تمدد الأوعية التاجية.
زيادة في قوة وتواتر تقلصات القلب المرتبطة برد فعل منعكس لانخفاض مقاومة الأوعية الدموية الطرفية والتحفيز المباشر لعضلة القلب.
انخفاض الضغط في الدورة الدموية الرئوية بسبب توسع الشرايين والأوردة وانخفاض مقاومة الأوعية الدموية الرئوية.
إثارة مركز الجهاز التنفسي، وزيادة انقباض عضلات الجهاز التنفسي، وخاصة الحجاب الحاجز.
تعزيز تهوية الرئة في حالات نقص بوتاسيوم الدم واضطرابات الجهاز التنفسي من نوع تشاين ستوكس.
توسيع القنوات الصفراوية خارج الكبد.
نظرًا لحقيقة أن الدواء يوسع في نفس الوقت أوعية الدورة الدموية الجهازية ويثير المركز الحركي الوعائي للنخاع المستطيل، فإن تأثيره على ضغط الدم متغير.
الدوائية
مزايا الدواء محدودة بشكل كبير بحقيقة أن الثيوفيلين يحتوي على نطاق ضيق جدًا من التركيزات العلاجية (من 10 إلى 15-20 ميكروغرام / مل) ؛ بالإضافة إلى ذلك، هناك عدد كبير من العوامل المختلفة لها تأثير متعدد الاتجاهات على الحرائك الدوائية للثيوفيلين. ولذلك، تطبيق آمن
الثيوفيلين ممكن فقط مع اختيار الجرعة الفردية ويتطلب مراقبة علاجية لتركيز الدواء في الدم.
الثيوفيلين قليل الذوبان في الماء، مما يجعل استخدامه بالحقن صعبًا. أدى البحث عن مواد تزيد من ذوبانه إلى تكوين الأمينوفيلين الذي يحتوي على الثيوفيلين (80٪) والإيثيلينديامين (20٪). كما أصبح الثيوفيلين عن طريق الفم لفترات طويلة، مثل تيوبك، وتيوتار، وسبوفيلين، منتشرًا على نطاق واسع أيضًا.
عند تناوله عن طريق الفم، يمتص اليوفيلين جيدًا، ويعتمد تركيزه في بلازما الدم على الجرعة والحالة الوظيفية للكبد (الجدول 16-4).
الجدول 16-4.تركيز الثيوفيلين في مصل الدم يعتمد على الجرعة وطريقة تناوله
 الثيوفيلين هو قاعدة ضعيفة؛ عندما يؤخذ عن طريق الفم، يتم امتصاصه بسرعة نسبيًا وبشكل كامل تقريبًا من الجهاز الهضمي، ويصل تقريبًا إلى نفس تركيزات البلازما كما هو الحال مع الإعطاء عن طريق الوريد لأشكال بسيطة من الثيوفيلين (بالاشتراك مع الإيثيلينديامين بنسبة 80:20). ) يستخدم للتخفيف من التشنج القصبي الحاد. وفي الوقت نفسه، يمكن الوصول إلى المستوى العلاجي خلال 30 دقيقة من خلال وصف جرعة مشبعة مناسبة بمعدل 5.6 ملجم/كجم من وزن جسم المريض؛ يتم حساب جرعة الصيانة وفقًا لتصفية الدواء - 0.5 مجم / (كجم) عند قيم الترشيح الكبيبي الطبيعية. استقلاب الثيوفيلين له تباين فردي كبير: يتم استقلاب 85-90٪ من الجرعة في الكبد بمشاركة إنزيمات الأكسدة الميكروسومية (إيزوزيم السيتوكروم P-450 - 1A2) وأكسيداز الزانثين. يرتبط 65% من الجرعة المعطاة من الثيوفيلين ببروتينات البلازما. مع تليف الكبد يكون هذا الرقم 29-37٪. تفرز الكلى 90% من الجرعة على شكل مستقلبات و10% دون تغيير. المستقلبات الرئيسية للثيوفيلين هي 1,3-حمض ثنائي ميثيل يوريك (44.3%)، 3-ميثيل زانثين (12.9%) وحمض 1-ميثيل يوريك (24%). في عملية إزالة الميثيل، يتم تشكيل 3-ميثيل زانتين، في عملية الأكسدة - حمض البوليك. من بين المستقلبات، 3-ميثيل زانثين له نشاط دوائي.
الثيوفيلين هو قاعدة ضعيفة؛ عندما يؤخذ عن طريق الفم، يتم امتصاصه بسرعة نسبيًا وبشكل كامل تقريبًا من الجهاز الهضمي، ويصل تقريبًا إلى نفس تركيزات البلازما كما هو الحال مع الإعطاء عن طريق الوريد لأشكال بسيطة من الثيوفيلين (بالاشتراك مع الإيثيلينديامين بنسبة 80:20). ) يستخدم للتخفيف من التشنج القصبي الحاد. وفي الوقت نفسه، يمكن الوصول إلى المستوى العلاجي خلال 30 دقيقة من خلال وصف جرعة مشبعة مناسبة بمعدل 5.6 ملجم/كجم من وزن جسم المريض؛ يتم حساب جرعة الصيانة وفقًا لتصفية الدواء - 0.5 مجم / (كجم) عند قيم الترشيح الكبيبي الطبيعية. استقلاب الثيوفيلين له تباين فردي كبير: يتم استقلاب 85-90٪ من الجرعة في الكبد بمشاركة إنزيمات الأكسدة الميكروسومية (إيزوزيم السيتوكروم P-450 - 1A2) وأكسيداز الزانثين. يرتبط 65% من الجرعة المعطاة من الثيوفيلين ببروتينات البلازما. مع تليف الكبد يكون هذا الرقم 29-37٪. تفرز الكلى 90% من الجرعة على شكل مستقلبات و10% دون تغيير. المستقلبات الرئيسية للثيوفيلين هي 1,3-حمض ثنائي ميثيل يوريك (44.3%)، 3-ميثيل زانثين (12.9%) وحمض 1-ميثيل يوريك (24%). في عملية إزالة الميثيل، يتم تشكيل 3-ميثيل زانتين، في عملية الأكسدة - حمض البوليك. من بين المستقلبات، 3-ميثيل زانثين له نشاط دوائي.
(30-50% فعالية الثيوفيلين). في حالة القصور الكبدي والكلوي، قد يتراكم الثيوفيلين في الجسم. إجمالي إزالة الدواء لدى البالغين الذين لا يدخنون التبغ هو 0.65 مل / كجم / دقيقة، عند الأطفال 4-17 سنة - 1.4 مل / كجم / دقيقة، 1-4 سنوات - 1.7 مل / كجم / دقيقة ( الجدول 16-5).
الجدول 16-5.العوامل المؤثرة على تي الثيوفيلين
 يتوافق تركيز الثيوفيلين في البلغم واللعاب مع تركيز الجزء الحر منه في بلازما الدم. حجم التوزيع 0.5 لتر / كجم (0.3-0.7 لتر / كجم) ويزداد مع تليف الكبد وكذلك عند المرضى المسنين.
يتوافق تركيز الثيوفيلين في البلغم واللعاب مع تركيز الجزء الحر منه في بلازما الدم. حجم التوزيع 0.5 لتر / كجم (0.3-0.7 لتر / كجم) ويزداد مع تليف الكبد وكذلك عند المرضى المسنين.
الثيوفيلين لديه نطاق صغير من العمل العلاجي. يتم تحقيق التأثير العلاجي الأمثل (المضاد للالتهابات وموسع القصبات الهوائية) بتركيز الدواء في مصل الدم في حدود 5-20 ميكروغرام / مل. مع زيادة تركيز الثيوفيلين بمقدار 1 ميكروغرام / مل ، لوحظ زيادة في حجم الزفير القسري خلال 1 ثانية (FEV 1) بنسبة 2.5٪ مقارنة بالحجم الأولي. مع إدخال 1 ملغم / كغم من الثيوفيلين ، يكون تركيزه في مصل الدم 2 ميكروغرام / مل ، بتركيز أعلى من 20 ميكروغرام / مل ، يزداد احتمال حدوث آثار جانبية.
يعبر الثيوفيلين حاجز المشيمة ويوجد في دم الجنين بنفس التركيز الموجود في دم المرأة الحامل؛ يمر الدواء إلى حليب الثدي. في اللعاب يصل تركيز الثيوفيلين إلى 50-70% من محتواه في بلازما الدم.
إن تناول محاليل الأمينوفيلين المائية والكحولية بالداخل يزيد من امتصاص الثيوفيلين بينما تركيزه في مصل الدم وتأثيره العلاجي قريب من تلك التي تعطى عن طريق الوريد.
تدار. من التحاميل الشرجية، يتم امتصاص الثيوفيلين جزئيًا وببطء وبشكل غير متسق. مع إعطاء الأمينوفيلين عن طريق الوريد ، ينخفض تركيز الثيوفيلين في الدم إلى 5 ميكروغرام / لتر بنهاية ساعة واحدة ، وبعد 7 ساعات يكون الدواء غائباً في الدم. عند تناول مستحضرات الثيوفيلين لفترات طويلة في مصل الدم، يتم اكتشافه بعد ساعتين، ويلاحظ C max لمدة 4-8 ساعات، وبعد 12 ساعة يكون تركيز الثيوفيلين 20-30٪ من الحد الأقصى.
مؤشرات للاستخدام ونظام الجرعات
مؤشرات لاستخدام الثيوفيلين هي الربو القصبي، ومرض الانسداد الرئوي المزمن، وارتفاع ضغط الدم الرئوي، واضطرابات الجهاز التنفسي (متلازمة شاين ستوكس)، والصداع النصفي، والحوادث الوعائية الدماغية.
يوفيلين (عن طريق الوريد) هو الدواء المفضل للتخفيف من انسداد الشعب الهوائية الحاد والشديد.
إذا لم يتناول المريض مستحضر الثيوفيلين، يتم إعطاء أمينوفيلين في حالة الصدمة (5.6 مجم / كجم لمدة 30 دقيقة) وجرعات المداومة (0.9 مجم / كجم لمدة 3.5 ساعة) عن طريق الوريد.
إذا كان المريض يتناول الثيوفيلين، فيجب تقليل جرعة الأمينوفيلين بنسبة 50% أو أكثر.
تعتبر مستحضرات الثيوفيلين طويلة المفعول عن طريق الفم (أقراص أو كبسولات تحتوي على الثيوفيلين المغلف بجرعات 100 و200 و300 ملغ) هي الأدوية المفضلة لعلاج المرضى الذين يعانون من نوبات ليلية من انسداد الشعب الهوائية، وكذلك لعلاج طويل الأمد لمرض الثيوفيلين. انسداد مجرى الهواء الشديد وارتفاع ضغط الدم الرئوي.
في حالة انسداد مجرى الهواء المزمن، يبدأ العلاج بجرعات منخفضة، ثم زيادتها تدريجيًا (في حالة عدم وجود آثار جانبية) حتى يتم تحقيق النتيجة المرجوة. على سبيل المثال، في الأيام 1-3 من العلاج، يوصف 200-400 ملغ / يوم، في الأيام 4-6 - 400-600 ملغ / يوم، في الأيام 7-9 - 600-800 ملغ / يوم وما فوق ( لا أكثر من 1000-1200 ميكروجرام/اليوم).
■ إذا لزم الأمر، يتم تحديد تركيز الثيوفيلين في مصل الدم بعد 4 ساعات من الجرعة التالية (شريطة عدم تغيير نظام الجرعات خلال الأيام الثلاثة السابقة).
الآثار الجانبية وموانع الاستعمال
أثر جانبي.تعتمد طبيعة وشدة الآثار الجانبية والسامة للثيوفيلين على تركيزه في بلازما الدم. بتركيز 15-20 ميكروجرام/مل، تكون الآثار الجانبية للثيوفيلين مشابهة لآثار الكافيين: غثيان عابر، خفقان، رعشة، صداع، دوخة، واضطراب في النوم. هذه الآثار
غالبًا ما تتطور في المراحل المبكرة من استخدام الثيوفيلين. مع الاستخدام لفترة طويلة، تتطور المقاومة. بتركيز 20-35 ميكروغرام / مل، عدم انتظام دقات القلب الشديد، عدم انتظام ضربات القلب، فرط التنفس في الرئتين، تفاقم قرحة المعدة والاثني عشر (بسبب زيادة إفراز المعدة)، والأرق، والقلق، والإثارة، والصداع، والغثيان والقيء (بسبب تهيج). منطقة الزناد أو مركز القيء وتأثير مهيج موضعي على الغشاء المخاطي في المعدة) ونوبات متشنجة. بتركيزات أعلى من 35 ميكروغرام / مل، تظهر أعراض نقص الأكسجة الدماغية، والخمول، والتشنجات، وعدم انتظام ضربات القلب، وقصور القلب والرئتين.
موانع- انخفاض ضغط الدم الشرياني الشديد، عدم انتظام دقات القلب الانتيابي، نبضات البطين المبكرة المتكررة، احتشاء عضلة القلب الحاد، تصلب الشرايين على نطاق واسع، تاريخ من النوبات المتشنجة.
التفاعل الدوائي
الثيوفيلين غير متوافق صيدلياً مع أملاح الكالسيوم، القلويدات والديبازول؛ يثبط نشاط بنزيل بنسلين ملح الصوديوم. مع أميدوبايرين، أنستيزين، ديفينهيدرامين، أحماض النيكوتينيك والأسكوربيك تشكل مركبات استرطابية.
يكون التفاعل الدوائي واضحًا بشكل خاص عندما يتم دمج الثيوفيلين مع مثبطات ومحفزات الأكسدة المجهرية (الملحق 3).
العديد من الأدوية التي تؤثر على نشاط نظائر إنزيمات السيتوكروم P-450 لها تأثير كبير على تصفية الثيوفيلين عن طريق تعديل استقلابه الكبدي. على سبيل المثال، يقلل الوبيورينول بجرعة 600 ملغم / يوم من التصفية بنسبة 25٪، والإريثروميسين بحلول اليوم الخامس من القبول بنسبة 25٪، وأولياندومايسين - بنسبة 50٪، ووسائل منع الحمل الهرمونية - بمعدل 30٪، والسيميتيدين - بنسبة 30٪. 40%. يظهر تأثير السيميتيدين بعد 24 ساعة من بدء تناوله ويختفي بعد 3 أيام فقط من سحبه. يمكن أن يزيد الريفامبيسين والديفينين من تصفية الكرياتينين بنسبة 50-75%؛ زافيرلوكاست هو مثبط لنشاط السيتوكروم P-450 نظائر الإنزيمات CYP2C9 وCYP3A4. وهكذا، مع الإدارة المتزامنة مع الأدوية - ركائز هذا الإنزيم - قد يكون هناك عدد من التفاعلات غير المرغوب فيها. على وجه الخصوص، عند تناوله مع الثيوفيلين، هناك زيادة في تركيز الثيوفيلين في بلازما الدم وزيادة في خطر الآثار الجانبية. يؤدي الثيوفيلين بدوره إلى انخفاض تركيز الزافيرلوكاست بنسبة 30%. يثبط Zileuton نظائر الإنزيم CYP3A4 وقد يزيد من تركيز الأدوية التي يتم استقلابها بواسطة هذا الإنزيم.
الفلوروكينولونات تطيل T1/2 من الثيوفيلين: سيبروفلوكساسين > نورفلوكساسين > أوفلوكساسين > سبارفلوكساسين. على هذه الخلفية، يمكن أن يزيد تركيز الثيوفيلين في الدم بمقدار 4 مرات مع كل العواقب المترتبة على ذلك.
يزيد الأيزوبرينالين عن طريق الحقن من التصفية الجهازية للثيوفيلين، مما يؤدي بدوره إلى زيادة التصفية الكلية لمستحضرات الليثيوم. مع مزيج من الثيوفيلين والبيريدوكسين، يتم تقليل محتوى الأخير في الدم.
يعزز الثيوفيلين عمل مدرات البول (يزيد من الترشيح الكبيبي ويقلل من إعادة الامتصاص الأنبوبي لـ Na +)، ويعزز تأثير موسع القصبات الهوائية لمنبهات بيتا. يزيد الايفيدرين من سمية الثيوفيلين.
حاصرات فوسفوديستريز IV غير الانتقائية
مثبطات محددة للفوسفو دايستراز من النوع الرابع (PDE-4) تزيد من تركيز cAMP داخل الخلايا، وتسبب استرخاء العضلات الملساء للقصبات الهوائية، وتمنع PDE-4 على الخلايا الالتهابية وبالتالي يكون لها تأثير مضاد للالتهابات وتوسع الأوعية.
حاليًا، تم تحديد أربعة نظائر إنزيمات PDE-4: PDE-4A، PDE-4B، PDE-4C، وPDE-4D. أظهرت الدراسات أن حصار PDE-4B مسؤول عن التأثيرات المضادة للالتهابات، وأن حصار PDE-4D يسبب الغثيان، وهو أحد المظاهر الثلاثة للتأثيرات غير المرغوب فيها لـ PDE-4 (الغثيان والإسهال وآلام البطن). لقد تم إثبات وجود اختلافات في انتقائية حصار نظائر إنزيمات PDE: يتمتع السيلوميلاست بانتقائية أعلى بمقدار 10 أضعاف لحصار PDE-4D، وبالتالي فإن الروفلوميلاست يتحمل بشكل أفضل من السيلوميلاست (الجداول 16-6). ميزة الأدوية هي إمكانية تناولها عن طريق الفم.
الجدول 16-6.الفعالية المقارنة لمثبطات PDE-4
 الدوائية
الدوائية
يتم امتصاص مثبطات PDE-4 بسرعة من القناة الهضمية، مع توافر حيوي بنسبة 79% بعد تناول 500 ميكروجرام من روفلوميلاست عن طريق الفم. بعد إعطاء 150 ميكروغرام من الروفلوميلاست عن طريق الوريد، تم الكشف عن توزيعه السريع وإزالته لفترة طويلة من الغرفة الطرفية (T 1/2 حوالي 15 ساعة). ولذلك فإن حجم توزيع الدواء كبير - 2.94 لتر / كجم، ومتوسط قيم التخليص هو 0.14 لتر / (كجم × ساعة). يحتوي Roflumilast على حركية دوائية خطية بجرعات تتراوح بين 250-1000 ميكروغرام. لديه ارتباط كبير ببروتينات البلازما، يساوي 98.9٪، ومستقلبه النشط أقل إلى حد ما - 96.6٪. يتم استقلاب الدواء في الكبد بمشاركة السيتوكروم P-450 ونظائر الإنزيمات CYP1A2 و CYP3A4 / 5 ؛ المستقلب الرئيسي هو أكسيد N. يمتلك Roflumilast نشاطًا دوائيًا: يتم اكتشاف ثبات تركيزه بعد 4 ساعات من تناوله عن طريق الوريد، ويصل إلى الحد الأقصى لمدة 8 ساعات ثم ينخفض ببطء من T 1/2 = 25 ساعة، وقد تم الكشف عن الاختلافات بين الجنسين في المعلمات الحركية الدوائية لـ PDE-4. على سبيل المثال، كانت لدى النساء إزالة أقل للروفلوميلاست ومستقلبه، وكانت المساحة تحت المنحنى أعلى بنسبة 19٪ من الرجال. يتم طرح الروفلوميلاست وأكسيد N عن طريق الكلى (70% في البول وما يصل إلى 20% في البراز)، وفي البول يتم تحديد المركبات في أقل من 0.1% من الحالات، حيث أن كلاهما موجودان بشكل أقصى. يتم استقلابه في الكبد.
في التجارب في المختبرتم إثبات تفاعل هذه الأدوية مع الإنزيمات الكبدية من عائلة السيتوكروم P-450، والتي تشارك في استقلاب معظم الأدوية المستخدمة في الطب العملي. تم أيضًا تحديد إمكانية التفاعلات الدوائية مع الأدوية المختلفة المستخدمة في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن أو الربو في مجموعة من الأشخاص الأصحاء. لم تكن هناك تفاعلات ذات دلالة إحصائية أو سريرية للروفلوميلاست مع أدوية مثل السالبوتامول، بوديسونايد، فورموتيرول، ميدازولام (الركيزة CYP3A4)، الثيوفيلين (الركيزة CYP1A2)، الديجوكسين (الركيزة P-glycoprotein)، المونتيلوكاست، الوارفارين (الركيزة CYP2A6 وCYP2C9)، مال الثور.
16.4. خوارزمية اختيار أدوية موسعات القصبات الهوائية
لوقف نوبات التشنج القصبي النادرة من أي مصدر، عادة ما يتم وصف استنشاق منبهات بيتا قصيرة المفعول.
للتخفيف والوقاية من هجمات التشنج القصبي، يتم استخدام أدوية موسعات القصبات المركبة
الجالات، على سبيل المثال بروميد الإبراتروبيوم + فينوتيرول (بيرودوال 50 ميكروجرام + أتروفنت 20 ميكروجرام في جرعة واحدة من الأيروسول)، فينوتيرول + حمض الكروموجليسيك (ديتيك، بيروتيك 50 ميكروجرام + إنتال 20 ميكروجرام في جرعة واحدة من الأيروسول). يبدأ تأثير موسع القصبات الهوائية بعد استنشاق واحد بعد 15 دقيقة، ويصل إلى الحد الأقصى بعد 1-2 ساعة ويستمر 6 ساعات (diteka - حتى 5-
مع زيادة النوبات (1-2 في الأسبوع) أو ظهور هجمات الاختناق الليلية، حتى النادرة منها (1-2 مرات في الشهر)، توصف المنشطات الأدرينالية طويلة المفعول β 2 أو مستحضرات الثيوفيلين طويلة الأمد. في المستقبل، يتم استخدام المنشطات الأدرينالية β 2 قصيرة المفعول فقط لوقف نوبات الربو مع أي شدة للربو القصبي، والمنشطات الأدرينالية β 2 طويلة المفعول ومستحضرات الثيوفيلين (في شكل علاج وحيد، وفي كثير من الأحيان مجتمعة، على سبيل المثال، مع الجلايكورتيكويدات المستنشقة، وحمض الكروموغليسيك) - للعلاج الوقائي.
للتخفيف من النوبات الشديدة من الربو القصبي وحالة الربو، يتم استخدام منبهات بيتا 2 (سالبوتامول، فينوتيرول)، بروميد الإبراتروبيوم + فينوتيرول من خلال البخاخات.
يمكن استخدام إعطاء الأمينوفيلين عن طريق الوريد لتخفيف نوبات الربو الشديدة والمطولة (حالة الربو).
غالبًا ما يستخدم حاصرات M-holinoblokator أو مزيجها مع ناهض β 2 (على سبيل المثال بروميد الإبراتروبيوم + فينوتيرول) في شكل استنشاق من خرطوشة الجرعات أو محلول من خلال البخاخات في مرض الانسداد الرئوي المزمن. في هذا المرض، من الممكن أيضًا استخدام المنشطات الأدرينالية β 2 طويلة المفعول ومستحضرات الثيوفيلين.
16.5. التفاعلات الدوائية للقصبات الهوائية
أهمية التفاعل الدوائي بينβ2المنشطات الكظرية طويلة المفعول والكورتيكوستيرويدات المستنشقة
ظهرت الأدوية المركبة للإعطاء عن طريق الاستنشاق والتي تحتوي على الكورتيكوستيرويدات ومنبهات β 2 طويلة المفعول في الممارسة الطبية مؤخرًا نسبيًا. على الرغم من الفترة القصيرة، فقد تمكنوا من أخذ مكانة مركزية في العلاج الدوائي لمكتبة الإسكندرية وهم من بين الأدوية الواعدة وفي تحسين علاج المرضى الذين يعانون من مرض الانسداد الرئوي المزمن.
أظهر التحليل التلوي لعدد من الدراسات أنه في المرضى الذين يعانون من عدم كفاية السيطرة على الأعراض، فإن إضافة السالميتيرول إلى العلاج بجرعات منخفضة وعالية من الكورتيكوستيرويدات يؤدي إلى زيادة أكبر في وظائف الرئة وانخفاض في شدة الأعراض مقارنة مع المرضى الذين يعانون من عدم كفاية السيطرة على الأعراض. زيادة مضاعفة في جرعة الكورتيكوستيرويدات. تم الحصول على بيانات مماثلة عند استخدام فورموتيرول، مما يجعل من الممكن تقليل جرعة الكورتيكوستيرويدات المستنشقة بأكثر من 60٪. استخدام الأدوية المركبة له مزايا أخرى. عند وصف منبهات GCS وβ2 في شكل استنشاق واحد من جهاز استنشاق واحد، تكون الأدوية أكثر فعالية من تناولها بشكل منفصل، حيث يدخل كلا الدواءين في نفس المناطق من الغشاء المخاطي القصبي، بحيث يمكنهما التفاعل بشكل أفضل مع بعضهما البعض . عند وصف المنشطات الأدرينالية GCS و β 2 بشكل منفصل، فإن المناطق التي يحدث فيها امتصاص الأدوية لا تتطابق دائمًا. بالإضافة إلى ذلك، توفر الأدوية المركبة التزامًا أفضل للمرضى بالعلاج، كما أن استخدامها أرخص من استخدام عقارين منفصلين.
بالمقارنة مع المنشطات الأدرينالية بيتا 2، فإن الكورتيكوستيرويدات لها نشاط مضاد للالتهابات أكبر بكثير، ولكنها لا تؤثر بشكل مباشر على قوة القصبات الهوائية. من ناحية أخرى، لا تزيد الكورتيكوستيرويدات من الحساسية فحسب، بل تزيد أيضًا من عدد المستقبلات الأدرينالية بيتا 2 في القصبات الهوائية، مما يعزز تأثير موسع القصبات للكاتيكولامينات الداخلية والمنشطات الأدرينالية بيتا 2. يمنع استخدام الكورتيكوستيرويدات تطور إزالة التحسس و"التنظيم السفلي" (استبطان وتدمير) مستقبلات بيتا 2، والتي تحدث مع الاستخدام المتكرر للمنشطات الأدرينالية بيتا 2. يجب اعتبار التأثيرات المضادة للالتهابات لمنبهات بيتا 2 غير ذات أهمية بالمقارنة مع عمل الكورتيزون. ومع ذلك، فإن استخدام هذه الأدوية في متلازمة انسداد القصبات الهوائية يؤدي إلى تحسن أسرع بكثير في سالكية الشعب الهوائية بسبب التأثير المباشر على الطبقة العضلية للقصبات الهوائية. ويلاحظ التحسن في قياس التنفس في غضون دقائق قليلة (1-5 دقائق) بعد تعيين المنشطات الأدرينالية بيتا 2 (باستثناء السالميتيرول، الذي يحدث تأثيره ببطء - بعد 30 دقيقة من الاستنشاق، لذلك لا يستخدم كعلاج وسائل الطب الإنقاذ أو تستخدم حسب الحاجة) ، في حين يتم ملاحظة التأثير الإيجابي لـ GCS فقط بنهاية اليوم الأول من العلاج. إن تأثيرات منبهات بيتا 2 طويلة المفعول والكورتيكوستيرويدات في المرضى الذين يعانون من أمراض انسداد القصبات الهوائية تكمل بعضها البعض. الأدوية المركبة بالمقارنة مع الكورتيكوستيرويدات المستنشقة لها بداية أسرع للعمل وتأثير موسع قصبي أكثر وضوحًا. بالمقارنة مع المنشطات الأدرينالية بيتا 2، فإن هذه
يتميز HP بتأثير مضاد للالتهابات أكثر وضوحًا. بالإضافة إلى ذلك، فإن استخدام الأدوية المركبة يزيد من عدد وحساسية المستقبلات الأدرينالية بيتا 2.
مؤشرات لاستخدام الأدوية الاستنشاقية المركبة التي تحتوي على منبهات β 2 والكورتيكوستيرويدات هي الربو القصبي ومرض الانسداد الرئوي المزمن. تعتمد ميزات استخدام الأدوية المركبة على خصائص المنشطات الأدرينالية β 2 الموجودة في تركيبتها.
في الربو القصبي، يمكن للعلاج المركب أن يحسن وظائف الرئة بشكل كبير، ويقلل من عدد الأعراض الليلية، ويقلل من الحاجة إلى منبهات بيتا 2 قصيرة المفعول وعدد التفاقم. تسمح لنا هذه البيانات بالتوصية بالعلاج المركب لجميع المرضى الذين يعانون من BA المستمر، والذي يتراوح من BA المستمر الخفيف إلى الشديد.
يجب استخدام الأدوية التي تحتوي على السالميتيرول فقط كعلاج أساسي (جرعة أو جرعتين في اليوم). إذا أصبح من الضروري أثناء العلاج زيادة جرعة الـ GCS، فيجب وصف دواء للمريض يحتوي على جرعة كبيرة من الـ GCS. ليس من الضروري زيادة جرعة الـ GCS بسبب تناول الأدوية بشكل متكرر (أكثر من مرتين في اليوم) بسبب الخطر المحتمل لجرعة زائدة من السالميتيرول.
يمكن استخدام المستحضرات المحتوية على فورموتيرول كأدوية للعلاج الأساسي و(إذا لزم الأمر) لتخفيف أعراض الربو (بسبب البداية السريعة لتأثير موسع القصبات الهوائية، ويعتمد الأخير أيضًا على الجرعة). لذلك، على عكس الأدوية التي تحتوي على السالميتيرول، يمكن وصف المستحضرات المركبة من ICS والفورموتيرول أكثر من مرتين في اليوم، في حين أن زيادة جرعة الجلوكوكورتيكوستيرويدات سوف تكون مصحوبة بزيادة في الجرعة والفورموتيرول، مما يعزز كلا من مضاد الالتهابات وموسع القصبات الهوائية. آثار هذا الدواء.
يشار إلى استخدام مزيج من الكورتيكوستيرويدات ومنبهات β2 طويلة المفعول في بعض المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الذين يستجيبون لدورة تجريبية من الكورتيكوستيرويدات عن طريق الفم مع تحسن حالتهم.
لا توجد موانع محددة لاستخدام الأدوية المركبة. في بعض الحالات، موانع لتعيين الأدوية المركبة هو التعصب الفردي للمواد التي تشكل تكوينها. تتوافق الآثار الجانبية مع تلك الموجودة في المكونات المدرجة في التركيبة.
تفاعلβ 2-المنشطات الأدرينالية ومضادات الكولين
التفاعل بين المنشطات الأدرينالية بيتا 2 ومضادات الكولين م هو مثال آخر على التفاعل الدوائي الديناميكي،
الذي له أهمية سريرية إيجابية ويشكل أساس مجموعة عقلانية من الأدوية المستخدمة لعلاج التفاقم الشديد لمرض BA وكسيارة إسعاف للمرضى الذين يعانون من مرض الانسداد الرئوي المزمن. يتوفر في بلدنا دواء مركب واحد يحتوي على β 2 - فينوتيرول منبه الأدرينالين سريع وقصير المفعول وبروميد الإبراتروبيوم المضاد للكولين.
أظهر التحليل التلوي لعدد من الدراسات السريرية في المرضى الذين يعانون من تفاقم الربو أن تعيين بروميد الإبراتروبيوم بالاشتراك مع منبهات β 2 قصيرة المفعول له تأثير إيجابي على وظائف الرئة ويقلل بشكل كبير من خطر دخول المريض إلى المستشفى. . على الرغم من أن مضادات الكولين ليس لها مزايا في السيطرة على أعراض المرض في العلاج طويل الأمد للربو القصبي، إلا أن هناك دلائل تشير إلى أنها لا تتطور إلى تحمل مع تناولها على المدى الطويل، لفترة تزيد عن 3 أشهر، في حين أنه من الممكن أن يحدث ذلك بسرعة كبيرة إلى منبهات β 2 قصيرة المفعول. ومع ذلك، فإن هذه الحقيقة ليست ذات أهمية في العيادة، حيث أن المرضى لا يأخذونها بمعزل عن غيرها، ولكن في تركيبة إلزامية مع الكورتيزون. يوفر الجمع بين منبهات بيتا 2 وبروميد الإبراتروبيوم بداية سريعة وتأثير موسع قصبي أطول من أي دواء بمفرده، ويقلل من خطر دخول المستشفى أثناء تفاقم الربو القصبي، كما أن له مزايا مقارنة بموسعات القصبات الأخرى، مثل الثيوفيلين.
مؤشرات لتعيين الأدوية المستنشقة المركبة التي تحتوي على ناهضات β 2 ومضادات الكولين م هي الربو القصبي ومرض الانسداد الرئوي المزمن ، خاصة أثناء تفاقمهما ، إذا لزم الأمر ، استخدام علاج البخاخات مع موسعات القصبات الهوائية
مع مرض الانسداد الرئوي المزمن.
الآثار غير المرغوب فيها الناشئة عن تعيين الأدوية المركبة، وكذلك موانع استخدامها، لا تختلف عن الخصائص المقابلة للمكونات المكونة لها. لا يُنصح باستخدام الأدوية المستنشقة المركبة التي تحتوي على منبهات بيتا 2 قصيرة المفعول ومضادات الكولين م مع حاصرات بيتا بسبب الضعف المتبادل للتأثيرات.
تفاعلβ2- المنشطات الكظرية ومثبتات أغشية الخلايا البدينة
من المعروف أن استنشاق مشتقات حمض الكروموغليسيك المستخدمة لغرض العلاج الأساسي (المضاد للالتهابات) لدى مرضى الربو القصبي غالبًا ما يثير السعال والتشنج القصبي المنعكس. ويرتبط هذا التأثير الجانبي
تهيج الجهاز التنفسي لدى المرضى الذين يعانون من فرط النشاط الشديد. للوقاية منه لدى هؤلاء المرضى، مباشرة قبل استنشاق كروموجليكات الصوديوم أو نيدوكروميل الصوديوم، يوصى باستخدام ناهض β 2 المستنشق. في هذا الصدد، تم إنشاء العديد من الأدوية الاستنشاقية المركبة التي تحتوي على أشكال مختلفة من منبهات β 2 ومثبتات أغشية الخلايا البدينة: كروموجليكات ثنائي الصوديوم + فينوتيرول، كروموجليكات ثنائي الصوديوم + سالبوتامول، كروموجليكات ثنائي الصوديوم + إيزوبرينالين. بالإضافة إلى أنها تمنع السعال المنعكس والتشنج القصبي، فإن الأدوية المركبة أكثر فعالية من كل مكون على حدة، ويمكن استخدامها ليس فقط للوقاية، ولكن أيضًا لتخفيف نوبات الربو. إن تعيين هذه الأدوية المركبة مقارنة بالاستخدام المنفصل لمكوناتها له مزايا بسبب زيادة الراحة والفوائد الاقتصادية والتزام المرضى بالعلاج.
16.6. السيطرة على كفاءة وسلامة استخدام الأدوية الموسعه للقصبات
1. تقييم ديناميات الحالة السريرية: تخفيف نوبة الربو، بداية ومدة التحسن في وظيفة التنفس الخارجي، وتصريف البلغم، والحد من ضيق التنفس. بيانات الفحص البدني للمرضى والاختبارات الوظيفية الرئوية بعد الاستخدام الفردي والطويل للأدوية.
2. تصحيح نظام جرعات الثيوفيلين حسب تركيزه في مصل الدم. للحصول على علاج فعال وآمن على المدى الطويل، يوصف الدواء بجرعة يومية ضرورية لخلق تركيز متوازن في حدود 5-15 ميكروغرام / مل.
3. من أجل الاختيار الصحيح لدواء موسع القصبات وتقييم فعاليته، يتم إجراء اختبار دوائي باستخدام منبه أدريناليني بيتا 2 (لتحديد طبيعة ودرجة عكس انسداد مجرى الهواء). الطريقة الأبسط والأكثر سهولة هي تقييم التغير في حجم الزفير الثابت لمدة ثانية واحدة (FEV 1) قبل وبعد استنشاق واحد لمحفز الكظر β 2.
تشير الزيادة في FEV 1 بأكثر من 12٪ إلى وجود تأثير موسع قصبي إيجابي للدواء ووجود مكون قابل للعكس (تشنج العضلات الملساء القصبي) لانسداد الشعب الهوائية.
تعتبر الزيادة في FEV 1 بنسبة 20٪ أو أكثر مؤشرًا على الانعكاس الكامل لانسداد الشعب الهوائية.
تشير الزيادة المفرطة في FEV 1 (بنسبة 30٪ أو أكثر) إلى فرط نشاط القصبات الهوائية الواضح والحاجة إلى وصف الأدوية بآلية عمل مضادة للالتهابات (الجلوكوكورتيكويدات المستنشقة، وحمض الكروموجيسيك، والنيدوكروميل) أو زيادة جرعة الجلايكورتيكويدات المستنشقة. .
يعد التغير في FEV 1 بأقل من 12٪ مؤشرًا على عدم رجعة الانسداد، والذي قد يكون سببه تورم الغشاء المخاطي القصبي، أو وجود بلغم لزج في تجويف شجرة الشعب الهوائية، أو وجود تغيرات مدمرة. في الجهاز القصبي الرئوي. في هذه الحالة، من الضروري أيضًا تغيير تكتيكات العلاج ووصف مضادات الالتهاب (في كثير من الأحيان الستيروئيدات القشرية المستنشقة)، وعوامل حال للبلغم.
4. للحصول على تقييم أكثر تفصيلاً لفعالية موسعات القصبات الهوائية، يتم استخدام تخطيط التحجم في الجسم (تخطيط التحجم العام للجسم، أي قياس وتسجيل التغيرات في حجم جزء من عضو أو عضو أو الجسم كله)، مما يسمح بتقييم إضافي للتهوية وظيفة الرئتين.
5. مع العلاج طويل الأمد بأدوية موسعات القصبات، من الضروري أيضًا مراقبة وظيفة التنفس الخارجي (EF) ديناميكيًا باستخدام اختبارات وظائف الرئة مع اختبار دوائي لأي حاصرات β 2 أو حاصرات مضادات الكولين.
تشير الزيادة في FEV 1 التي تقترب من FEV 1 المناسب وانخفاض إمكانية عكس الانسداد (وفقًا للزيادة في FEV 1) إلى وجود تأثير إيجابي للعلاج.
مع الديناميكيات العكسية لـ FEV 1 أو عدم وجود استجابة لاختبار المخدرات باستخدام ناهض β 2 (عدم رجوع الانسداد) ، من الضروري إعادة النظر في تكتيكات العلاج (كقاعدة عامة ، يتم تحديد التعيين أو الزيادة بجرعة الجلايكورتيكويد المستنشق، حمض الكروموغليسيك، نيدوكروميل، ناهض بيتا 2 طويل المفعول أو الثيوفيلين).
من الصعب تقييم فعالية مضادات الكولين m في المرضى الذين يعانون من التهاب الشعب الهوائية الانسدادي المزمن، لأنها غالبًا ما تكشف عن عدم رجعة انسداد مجرى الهواء عند قيم منخفضة من FEV 1 . لذلك، من الضروري إجراء علاج طويل الأمد (طويل الأمد) للمرضى الذين يعانون من مضادات الكولين m مع التحكم الديناميكي في قيمة FEV 1 واختبار دوائي باستخدام مُحفز الكظر β 2. تحسين
يشير الانخفاض في المسار السريري وظهور انعكاس الانسداد وعدم وجود ميل إلى انخفاض تدريجي في FEV 1 (لا يزيد عن 40 مل في السنة) إلى وجود تأثير إيجابي للأدوية. وينطبق الشيء نفسه على الاستخدام طويل الأمد لمستحضرات الثيوفيلين أو منبهات بيتا 2 طويلة المفعول.
يؤثر العجز الجنسي على المزيد والمزيد من الرجال - وخاصة بالنسبة لسكان المدن الكبرى. تساعد مثبطات إنزيم فوسفوديستراز من النوع 5 على التغلب على المشكلة. الأدوية المعروضة في السوق المحلية مطلوبة بشكل كبير.
ما هي مثبطات إنزيم الفوسفوديستراز من النوع 5؟
الحياة الجنسية هي جانب مهم من العلاقة بين الرجل والمرأة. أصبح الانتهاك مشكلة، وفي الآونة الأخيرة حتى في سن مبكرة نسبيًا. تأتي مثبطات إنتقائية للفوسفوديستراز من النوع 5 للإنقاذ. هذه تمنع إنتاج الإنزيم المقابل.
إن اختيار الأدوية في هذه المجموعة واسع جدًا، لكن التأثير العام الذي تمتلكه مثبطات إنزيم الفوسفوديستراز هو و. ولكن فقط في ظل وجود الإثارة الجنسية. ببساطة، لن يكون التأثير إلا عندما يثير الشريك الرغبة. ليس . العلاج بمثل هذه الأدوية يحل المشكلة بشكل جذري، لكنه يؤثر فقط على الأعراض.
آلية العمل
يختار كل رجل لنفسه طرقًا لزيادة الفاعلية واستعادة قوة الذكور. واحدة من أكثر الأدوية فعالية اليوم هي مثبطات الفوسفوديستراز، والتي تهدف آلية عملها إلى منع إنزيم الفوسفوديستراز من النوع 5. ونتيجة لهذا التأثير تزداد كمية إنزيم آخر يساعد على استرخاء العضلات الملساء لشرايين القضيب.
تمتلئ الأجسام الكهفية للقضيب بالدم، ويحدث الانتصاب.
بعد القذف، يعود كل شيء إلى "نقطة البداية". اعتمادًا على الدواء المختار، قد يختلف وقت التعرض. لكن في النهاية تعود الأعراض.
لذلك، بالنسبة للمآثر الجنسية القادمة، من الضروري تناول جرعة جديدة. باعتبارها "سيارة إسعاف" أو "المستجيب الأول"، فإن هذه الأدوية مقبولة تمامًا. ولكن للقضاء على سبب هذه الظاهرة، من الضروري استخدام العلاج المعقد الذي يهدف إلى علاج المرض الأساسي.
أفضل الأدوية للرجال
نظرًا لأننا نتحدث عن ممثلي الجنس الأقوى الذين لا يحبون من حيث المبدأ، وحتى أكثر من أولئك الذين يعالجون الاختلالات الجنسية، فإن الأدوية المستخدمة لمرة واحدة تناسبهم تمامًا. لذلك، نقدم انتباهكم إلى أفضل مثبطات الفوسفوديستراز. التصنيف حسب المادة الفعالة.
المادة العاملة هي السيلدينافيل.
مؤشرات للاستخدام:
- ضعف الانتصاب (الكامل أو الجزئي) ؛
- ضعف الانتصاب، مما يؤدي إلى استحالة أداء كامل.
- الذي يحدث حتى قبل الاتصال أو في الدقائق الأولى.
يجب أن تتناوله بجرعة مختارة بعناية، وهو ما لا يستطيع القيام به إلا المتخصص.
تحتاج إلى شرب واحدة أو إذابة واحدة تحت اللسان (إذا كانت سلسلة ناعمة) قبل 25-30 دقيقة من النشاط الجنسي المقصود. يستمر التأثير لمدة 4 إلى 6 ساعات، اعتمادًا على المؤشرات الأولية والخصائص الفردية وجرعة الدواء.
هناك عدد من موانع الاستعمال:
- أمراض خطيرة في نظام القلب والأوعية الدموية، مما تسبب في انتهاك مستمر لإيقاع القلب.
- أمراض العين التي تحدث فيها عمليات لا رجعة فيها في شبكية العين.
- أمراض الكلى والكبد.
- أثناء تفاقم الأمراض التقرحية والتآكلية في الجهاز الهضمي.
يجب ألا تتجاوز الجرعة اليومية 100 ملغ، وبالنسبة للرجال الأكبر سنا - 50 ملغ.
من بين الآثار الجانبية غالبًا ما يُلاحظ فقدان إدراك اللون (يتم استعادته بعد توقف الدواء عن العمل).
ماكسيجرا
يمكن تناول مثبط فوسفوديستراز صناعي من النوع 5 من الإنتاج البولندي، وبأسعار معقولة، وفعال للغاية، من عمر 20 عامًا إلى الشيخوخة، كما هو موضح في تعليمات الاستخدام.

موانع الاستعمال مشابهة لتلك السابقة، حيث أن المكون الرئيسي هو السيلدينافيل. ومع ذلك، نظرا للمكونات الإضافية، فإن عملها العدواني أقل وضوحا. وفي كل الأحوال يجب توخي الحذر (استشارة الطبيب مطلوبة).
يؤخذ قرص قبل "الموعد الرومانسي" بساعة (يفضل على معدة فارغة)، ويستمر التأثير لمدة 12 ساعة. نتيجة للاستقبال، تتحسن نوعية الجماع الجنسي، ويلاحظ انتصاب أقوى وقذف كامل.
الدواء لا يؤثر على الخصوبة، لذلك عند التخطيط للحمل لا توجد تعليمات خاصة لتناوله. لا ينصح بالدمج مع (خاصة لمشاكل القلب).
سيليل
المادة الفعالة - . يساعد الرجل على تقوية الانتصاب وتحسين نوعية ومدة الجماع.

وقت العمل - ما يصل إلى 36 ساعة. هذه هي أطول فترة للحفاظ على الانتصاب لهذا النوع من الصناديق.
تحتاج إلى تناول الدواء قبل 15 دقيقة من ممارسة الجنس. الجرعة الموصى بها تبدأ من 10 إلى 20 ملغ. بالإضافة إلى ذلك، المنتج متوفر في السلسلة الناعمة، على شكل حلوى بنكهة الفاكهة التي يجب إذابتها تحت اللسان. خصوصية هذه الحبوب الحلوة هي أنها تعمل بشكل أسرع من التقليدية، والتي يجب أن تؤخذ بعين الاعتبار.
- زيادة معدل ضربات القلب؛
- زيادة ضغط الدم.
- استفراغ و غثيان؛
- اضطرابات البراز.
موانع الاستعمال قياسية، ومع ذلك، تجدر الإشارة إلى أنه يُسمح للرجال بعد السكتات الدماغية والنوبات القلبية بتناول الحد الأدنى من الجرعة، ولكن ليس قبل ستة أشهر من العلاج.
المكون الرئيسي هو علاج الحالة. يتم استخدامه في علاج ضعف الانتصاب، لزيادة الفاعلية، وتحسين نوعية ومدة الجماع، وتعزيز الأحاسيس أثناء النشوة الجنسية.

متوفر بجرعات 5، 10، 20 و 40 ملغ من المادة الفعالة لكل قرص. هناك سلسلة من الملبسات الناعمة للامتصاص تحت اللسان. لديهم طعم فاكهي لطيف ويعمل بشكل أسرع من الشكل اللوحي المعتاد. بالإضافة إلى ذلك، يمكن دمجها مع كمية صغيرة من الكحول والأطعمة الدهنية، وهو بطلان عند استخدام النموذج القياسي.
الاستقبال الكلاسيكي - 15-30 دقيقة قبل النشاط الجنسي. يستمر التأثير لمدة 4-6 ساعات، اعتمادًا على الجرعة وخصائص الجسم، وكذلك درجة العجز الجنسي.
موانع الاستعمال:
- التعصب الفردي لمكونات الدواء.
- الاستقبال المتزامن مع الأدوية الخافضة للضغط ذات التأثير القوي ؛
- ضغط دم منخفض؛
- عمر يصل إلى 20 عامًا.
يجب أن يقتصر الأشخاص الذين يعانون من ضعف وظائف الكلى والكبد وكذلك الرجال الذين تزيد أعمارهم عن 65 عامًا على جرعة قدرها 5 ملغ (لا أكثر من مرة واحدة يوميًا).
زيدينا
Udenafil هو مثبط اصطناعي للفوسفوديستريز من النوع 5. يشار إلى الدواء لعلاج العجز الجنسي لدى الرجال من مختلف الأعمار.

الجرعة الفعالة هي قرص واحد (100 مجم) قبل 30-60 دقيقة من الجماع. يستمر لمدة 4-6 ساعات، اعتمادا على الأعراض الأولية.
موانع الاستعمال:
- المراهقة (حتى 18 عامًا) ؛
- فرط الحساسية لتكوين الدواء.
- الاستخدام المتزامن مع الأدوية التي تحتوي على النترات أو المتبرعين بالنيتروجين.
مع العناية الشديدة وبعد استشارة الطبيب يمكن الاستعانة بالرجال في مثل هذه الحالات:
- انخفاض ضغط الدم أو ارتفاع ضغط الدم غير المنضبط.
- أمراض العيون مع الظواهر التنكسية في شبكية العين.
- بعد الجراحة الالتفافية، السكتة الدماغية أو الأزمة القلبية (قبل ستة أشهر)؛
- شكل حاد من الفشل الكبدي أو الكلوي.
- أمراض الدم، وخاصة مع زيادة مؤشر البروثرومبين (التخثر المفرط)؛
- أمراض القلب والأوعية الدموية، حيث يتم بطلان زيادة النشاط البدني.
في. رافالسكي
قسم الصيدلة السريرية، أكاديمية سمولينسك الطبية الحكومية
اليوم، يعد ضعف الانتصاب (ED) حالة شائعة جدًا تتميز بعدم قدرة الرجل على تحقيق الانتصاب والحفاظ عليه بدرجة كافية لإرضاء النشاط الجنسي. وفقًا لدراسة MMAS (دراسة ماساتشوستس لشيخوخة الشريك - دراسة ماساتشوستس حول دراسة شيخوخة الذكور)، فإن 52٪ من الرجال الذين تزيد أعمارهم عن 40 عامًا يصابون بضعف الانتصاب بدرجات متفاوتة من الخطورة، ومع التقدم في السن، يزداد انتشار هذا المرض ويصل إلى 67٪. بـ 70 سنة. تشير البيانات التي تم الحصول عليها في دراسة كبيرة متعددة المراكز والتي شملت دراسة استقصائية شملت 16370 رجلاً من 29 دولة (الدراسة العالمية للمواقف والسلوكيات الجنسية) إلى أنه بين الرجال الذين تزيد أعمارهم عن 40 عامًا (متوسط عمر المشاركين 55 عامًا)، يكون الضعف الجنسي أقل شيوعًا. يحدث في المتوسط بتكرار 10%، مع تقلبات تتراوح بين 8-22% حسب المنطقة.
على الرغم من أنه بحلول نهاية التسعينيات من القرن الماضي، تم اقتراح عدد كبير من طرق علاج الضعف الجنسي، إلا أن ظهور عقار السيلدينافيل (الفياجرا، فايزر) في سوق الأدوية في عام 1998، هو الممثل الأول لفئة جديدة من الأدوية - مثبطات إنزيم الفوسفوديستراز من النوع 5 (IFDE5)، كانت من نواحٍ عديدة إنجازًا ثوريًا في العلاج الدوائي لضعف الانتصاب. ويرتبط نجاح السيلدينافيل ومن ثم ممثلي IPDE5 الآخرين بعدد من المزايا التي تميز هذه المجموعة من الأدوية عن مجموعات الأدوية الأخرى المستخدمة لعلاج الضعف الجنسي: كفاءة عالية تصل إلى 80-90٪ وتحمل جيد. العمل الفسيولوجي ، وسهولة الاستخدام ، والسعر المنخفض نسبيًا ، وما إلى ذلك. في 2002-2003. تم تسجيل عقارين جديدين ينتميان إلى مجموعة IPDE5 - تادالافيل (سياليس، إيلي ليلي) وعلاج الحالة (ليفيترا، باير). من الآن فصاعدا، يواجه الأطباء والمرضى مسألة اختيار الدواء الأمثل لعلاج الضعف الجنسي. بادئ ذي بدء، ترجع مشكلة الاختيار إلى حقيقة أن الممثلين الثلاثة لهذه المجموعة من الأدوية لديهم نفس آلية العمل ونفس التكلفة تقريبًا. بالإضافة إلى ذلك، لا توجد حاليًا أي دراسات سريرية أظهرت اختلافات كبيرة في فعالية أو سلامة هذه الأدوية.
تقليديا، عند اختيار الدواء، من المعتاد التركيز على الخصائص التالية: الديناميكا الدوائية، والحركية الدوائية، والتفاعلات الدوائية، والفعالية السريرية، والسلامة، والامتثال، والتكلفة، وشكل الجرعة (الجدول 1).
الجدول 1.
| معامل | سيلدينافيل | تادالافيل | علاج الحالة |
| الكفاءة السريرية | لا توجد فروق ذات دلالة إحصائية في التجارب السريرية المقارنة | ||
| التكلفة (جرعات مكافئة) | 100,2% | 129% | 100% |
| أمان | اضطراب رؤية الألوان | ألم عضلي | لا توجد ردود فعل سلبية نموذجية |
| الديناميكا الدوائية (النشاط في PDE5 في المختبر) |
الأقل | أعلى من السيلدينافيل ولكن أقل من علاج الحالة | الاكبر |
| الدوائية | التفاعل مع الطعام | نصف عمر طويل | تحقيق سريع لذروة التركيز |
حاليًا، تعتبر بيانات التجارب العشوائية المقارنة، والمراجعات المنهجية والتحليلات التلوية، وهي الأدوات الرئيسية للطب المبني على الأدلة، ذات أهمية كبيرة عند اختيار التدخل العلاجي. لفترة قصيرة نسبيًا من وجودها في السوق، تم بالفعل إجراء IPDE5 لعدد كبير من الدراسات السريرية التي تهدف إلى دراسة فعاليتها وسلامتها. مع الأخذ في الاعتبار أن فعالية السيلدينافيل وفيردينافيل وتادالافيل مقارنة بالعلاج الوهمي ليست موضع شك، فسوف نسمح لأنفسنا بعدم تقديم نتائج هذه الدراسات. للحصول على معلومات أكثر تفصيلاً، يوصى بقراءة المراجعات المنهجية الحالية والتحليلات التلوية للتجارب المعشاة ذات الشواهد لدواء السيلدينافيل والتادالافيل وعلاج الحالة. ومع ذلك، حتى الدراسات النوعية أو التحليلات التلوية التي تقارن الأدوية الفردية مع الدواء الوهمي لا يمكنها الإجابة على سؤال أي من الأدوية الموجودة في السوق هو الأكثر فعالية وأمانًا. لا يمكن الإجابة على هذا السؤال إلا من خلال نتائج المقارنة المباشرة لهذه الأدوية (الجدول 2).
الجدول 2.
| المؤلف، سنة | المخدرات المقارنة | تصميم الدراسة | ن | نتائج رئيسية |
| واو جوفير، 2003 | 215 | 73% من المرضى يفضلون تادالافيل، و27% سيلدينافيل (ص | ||
| أ. فون كيتز، 2004 | سيلدينافيل 50 ملجم، تادالافيل 20 ملجم | متعدد المراكز، مزدوج التعمية، عبور عشوائي | 265 | 66.3% من المرضى يفضلون التادالافيل، و33.7% السيلدينافيل (ص |
| واو سومر، 2003 | سيلدينافيل 50-100 ملغ، تادالافيل 10-20 ملغ، علاج الحالة 10-20 ملغ، دواء وهمي | تصميم عشوائي مقارن، متعدد المراكز، متحكم فيه بالعلاج الوهمي، متقاطع | 448 | 18% من المرضى فضلوا سيلدينافيل 100 ملغ (المجموعة 1)، 40% تادالافيل 20 ملغ (المجموعة 2) و 43% علاج الحالة 20 ملغ (المجموعة 3). وبناءً على ذلك، فضل 34% من المرضى 50 ملغ من السيلدينافيل (المجموعة 4)، و19% تادالافيل 10 ملغ (المجموعة 5)، و47% علاج الحالة 10 ملغ (المجموعة 6). الاختلافات بين المجموعات 1 و 2 و 1 و 3 و 5 و 6 ذات دلالة إحصائية. |
| ه. بورست، 2004 (1) | سيلدينافيل، تادالافيل | 226 | 45% من المرضى يفضلون تادالافيل، 30% علاج الحالة، 13% سيلدينافيل، 12% لا يفضلون أيًا من الأدوية. لم يتم إجراء التحليل الإحصائي. | |
| ه. بورست، 2004 (2) | سيلدينافيل، تادالافيل، فاردينافيل | المقارنة غير العشوائية | 149 | 66% من المرضى يفضلون تادالافيل، 21% سيلدينافيل، 13% لا يفضلون أيًا من الأدوية. لم يتم إجراء التحليل الإحصائي. |
| مولهال ومونتورسي. 2006 | سيلدينافيل، علاج الحالة | تصميم عشوائي ومتقاطع | 1057 | 38.9% من المرضى يفضلون علاج الحالة، 34.5% - السيلدينافيل، 26.6% - لا يفضلون أيًا من الأدوية. |
في الدراسة التي أجراها ف. سومر، 2003، بعد فترة تبييض مدتها 4 أسابيع، تم توزيع المرضى الذين لم يتلقوا سابقًا علاج IPDE5 بشكل عشوائي على إحدى مجموعات السيلدينافيل 50 أو 100 ملغ، أو علاج الحالة 10 أو 20 ملغ، أو تادالافيل 10 أو 100 ملغ. 20 ملغ أو دواء وهمي. بعد 6 أسابيع من العلاج بدواء واحد، تم تحويل المرضى إلى نظام آخر وفقًا لبروتوكول الدراسة (تصميم الدراسة المتقاطعة). تم استخدام مقياس المؤشر الدولي لوظيفة الانتصاب (IIEF) لتقييم الفعالية. كانت نقطة النهاية الأولية للفعالية في الدراسة هي ما يسمى بالسؤال 3 الخاص بالمعهد الدولي لوظيفة الانتصاب (القدرة على الاختراق المهبلي) والسؤال 4 (القدرة على الحفاظ على الانتصاب). وقد وجد أن جميع الأدوية تعمل على تحسين وظيفة الانتصاب مقارنة مع الدواء الوهمي، ومع ذلك، لم تكن هناك اختلافات كبيرة بينهما. في الوقت نفسه، أظهر تحليل تفضيلات المرضى أن 18% من الأشخاص الذين شملتهم الدراسة يفضلون السيلدينافيل بجرعة 100 ملغ (المجموعة 1)، و40% تادالافيل بجرعة 20 ملغ (المجموعة 2)، و43% علاج الحالة بجرعة 20 ملغ (المجموعة 2). جرعة 20 ملغ (المجموعة 3)، في حين مقارنة الأدوية بالجرعات القصوى. وبناءً على ذلك، فضل 34% من المرضى 50 ملغ من السيلدينافيل (المجموعة 4)، و19% تادالافيل 10 ملغ (المجموعة 5)، و47% علاج الحالة 10 ملغ (المجموعة 6). علاوة على ذلك، كانت الاختلافات بين المجموعات 1 و2 و1 و3 و5 و6 ذات دلالة إحصائية.
تم تخصيص الدراسة التي أجراها F. Govier عام 2003 أيضًا لدراسة تفضيلات المرضى للعلاج، حيث تمت مقارنة السيلدينافيل بجرعة 50 ملغ وتادالافيل بجرعة 20 ملغ. أجريت الدراسة كتصميم متعدد المراكز، مزدوج التعمية، عشوائي، ومتقاطع. شملت الدراسة 215 مريضاً، تناول كل منهم عقار السيلدينافيل أو تادالافيل لمدة 4 أسابيع، تلاها التحول إلى دواء آخر لمدة 4 أسابيع. وتبين أن 73% من المرضى يفضلون التادالافيل، و27% السيلدينافيل (ص)
بالإضافة إلى الدراسات المذكورة أعلاه، لإجراء تقييم مقارن لـ IFDE5، يمكنك استخدام نتائج الدراسات التي يتم فيها وصف أحد الأدوية للمرضى الذين يعانون من فشل سابق في علاج الضعف الجنسي مع دواء آخر في هذه المجموعة. على سبيل المثال، تعتبر البيانات من دراسة PROVEN (استجابة المريض لعلاج الحالة في علاج السيلدينافيل غير المستجيبين) ذات أهمية. في هذه الدراسة متعددة المراكز مزدوجة التعمية، تلقى 463 رجلاً يعانون من الضعف الجنسي المعتدل إلى الشديد والذين سبق علاجهم دون جدوى بالسيلدينافيل علاجًا وهميًا أو علاج الحالة 10 ملغ لمدة 4 أسابيع. تم منح المرضى الفرصة لمواصلة تناول الدواء بجرعة 10 ملغ، أو معايرته إلى 5 ملغ أو 20 ملغ. بعد 12 أسبوعًا من العلاج، أدى علاج الحالة إلى تحسن ملحوظ إحصائيًا في المؤشرات الرئيسية لوظيفة الانتصاب، على وجه الخصوص، زيادة بمقدار 4 أضعاف في تكرار الاتصال الجنسي الناجح مقارنةً بخط الأساس.
تم إجراء دراسة تصميمية متقاطعة وعشوائية ومفتوحة مماثلة لتقييم فعالية تادالافيل في المرضى الذين يعانون من فشل سابق في علاج السيلدينافيل. لقد وجد أن المرضى اختاروا في كثير من الأحيان تادالافيل (90.5٪) لمواصلة العلاج بدلاً من السيلدينافيل (9.5٪).
لا يعد تواتر ونطاق التفاعلات الدوائية الضارة (ADRs) معيارًا مهمًا لاختيار أي نوع من العلاج الدوائي من مؤشرات الأداء. وينطبق هذا الحكم بالكامل على استخدام IPDE5. بشكل عام، تعتبر الأدوية التي تنتمي إلى مجموعة IPDE5 آمنة تمامًا ويمكن تحملها جيدًا. وفي الوقت نفسه، هناك فروق فردية في تطوير التفاعلات الدوائية للأدوية الفردية. في الوقت الحاضر، ليس من الممكن إجراء مقارنة إحصائية لحدوث التفاعلات الدوائية عند استخدام بعض ممثلي IPDE5. الاختلافات التي يمكن رؤيتها عند الجمع بين البيانات من عدة دراسات هي في المقام الأول نوعية وليست كمية.
وبالتالي، فإن نتائج التجارب السريرية الحالية التي تقارن الأدوية المختلفة لمجموعة IPDE5 لا تكشف عن مزايا واضحة من حيث الفعالية والسلامة. من ناحية أخرى، تظهر مثل هذه الدراسات امتثالًا أعلى (التزامًا بالعلاج) لدى المرضى فيما يتعلق بـ IFDE5 الجديد - علاج الحالة وتادالافيل مقارنة بالسيلدينافيل. وقد وجد أيضًا أنه عند استخدام IFDE5 بجرعات علاجية متوسطة (50 و 10 و 10 ملغ على التوالي للسيلدينافيل وعلاج الحالة وتادالافيل) يفضل المرضى في كثير من الأحيان علاج الحالة.
الديناميكا الدوائية المقارنة والحركية الدوائية لـ IPDE5
نظرًا لحقيقة أن الدراسات السريرية لم تكشف عن بيانات مقنعة حول فائدة دواء معين، فإن ميزات الحرائك الدوائية (PK) والديناميكا الدوائية (PD) لـ IPDE5 تصبح المعيار الأكثر أهمية في اختيار العلاج. التأثير الدوائي الرئيسي لـ IPDE5 هو التثبيط العكسي لإنزيم PDE5 البشري. كلما كانت العلاقة بين الدواء والإنزيم (الألفة) أقوى، زاد تثبيط PDE5. يتم تقييم درجة تأثير الدواء على PDE5 في المختبر باستخدام قيمة IC 50 - تركيز الدواء، والذي يسمح بتثبيط 50٪ من نشاط PDE5. وبناء على ذلك، كلما انخفض IC 50، زادت قدرة الدواء على تثبيط PDE5.
الجدول 3
| IC 50، نانومول/لتر | النشاط النسبي (فيما يتعلق بالسيلدينافيل) |
|||||
| يذاكر | سيلدينافيل | تادالافيل | علاج الحالة | سيلدينافيل | تادالافيل | علاج الحالة |
| م. بلاونت، 2004 | 3,7 | 1,8 | 0,09 | 1 | 2,06 | 41 |
| إي.غبيكور، 2002 | 9,5 | 6,7 | 0,14 | 1 | 1,4 | 67,9 |
| I. ساينز دي تيخادا | 6,6 | - | 0,7 | 1 | - | 9,4 |
عند مقارنة المعلمات الديناميكية الدوائية، اتضح أن علاج الحالة لديه أعلى نشاط في المختبر وانتقائية التأثير على PDE5. كما هو موضح في الدراسات المختبرية، فإن علاج الحالة أكثر نشاطًا بنسبة 9.4-67.9 مرة من السيلدينافيل من حيث تأثيره على PDE5 (الجدول 3).
عند مقارنة الخصائص الديناميكية الدوائية لـ IPDE5 الحالي، من المهم للغاية أن نأخذ في الاعتبار ليس فقط نشاط دواء معين على PDE5، ولكن أيضًا انتقائيته لنظائر إنزيمات PDE الأخرى. تنتمي إنزيمات الفوسفوديستراز إلى فصيلة إنزيمات الفوسفوهيدرولاز المعدنية التي تشق على وجه التحديد بقايا الفوسفات الحلقية 3',5' من cAMP و/أو cGMP وتترجمها إلى نيوكليوتيدات 5' المقابلة. تلعب PDEs دورًا مهمًا في تنظيم النسبة داخل الخلايا لـ cAMP و/أو cGMP. حاليًا، تم وصف 11 نوعًا من إنزيمات PDE، والتي بدورها مقسمة إلى 21 نوعًا فرعيًا. تلعب إنزيمات PDE دورًا مهمًا في تقلص العضلات الملساء والمخططة وتنظيم نغمة الأوعية الدموية ووظيفة الغدد الصماء والأعضاء الأخرى (الجدول 5).
الجدول 4
| إيزوزيم PDE (الركيزة) | توزيع الأنسجة | الدور الوظيفي للركيزة |
| PDE 1 (معسكر، cGMP) | الدماغ، خلايا عضلية القلب، الأوعية الدموية، الأعضاء الداخلية، العضلات الهيكلية، الكبد | استرخاء العضلات والذوق والرائحة |
| PDE 2 (معسكر، cGMP) | قشرة الغدة الكظرية، الأجسام الكهفية، خلايا عضلية القلب، الأعضاء الداخلية، العضلات الهيكلية، الدماغ | حاسة الشم، وإنتاج هرمونات قشرة الغدة الكظرية |
| PDE 3 (معسكر، cGMP) | الأجسام الكهفية، خلايا عضلية القلب، الأعضاء الداخلية، الصفائح الدموية، الكبد، الأنسجة الدهنية، الكلى | انقباض عضلة القلب، وإفراز الأنسولين، وتنظيم استقلاب الدهون، وتراكم الصفائح الدموية |
| PDE 4 (معسكر، cGMP) | الدماغ، الخصيتين، الغدة الدرقية، الرئتين، الخلايا البدينة، الخلايا العضلية للأوعية الدموية، الأعضاء الداخلية، العضلات الهيكلية | الالتهاب، توتر العضلات الملساء، تطور الاكتئاب، إفراز هرمونات الغدة الدرقية، الوظيفة الإنجابية |
| PDE 5 (cGMP) | الأجسام الكهفية، الخلايا العضلية للأوعية، الأعضاء الداخلية، الصفائح الدموية | الانتصاب، توتر العضلات الملساء، تراكم الصفائح الدموية |
| PDE 6 (cGMP) | شبكية العين (قضبان، مخاريط) | نقل الإشارة في جهاز الرؤية |
| PDE 7 (معسكر) | خلايا عضلية القلب والعضلات الهيكلية والخلايا الليمفاوية | تنشيط الخلايا التائية، وتقلص العضلات الهيكلية، والتمثيل الغذائي |
| PDE 8 (معسكر) | العديد من الأعضاء والأنسجة والمبيض والخصيتين والأمعاء الغليظة | تنشيط الخلايا التائية |
| PDE 9 (cGMP) | العديد من الأعضاء والأنسجة والطحال والأمعاء الدقيقة والدماغ | مجهول |
| PDE 10 (معسكر، cGMP) | الدماغ، الخصيتين، الغدة الدرقية | نقل الإشارة في ألياف الدوبامين |
| PDE 11 (معسكر، cGMP) | الخلايا العضلية للأوعية الدموية والأعضاء الداخلية والقلب والعضلات الهيكلية والأجسام الكهفية وغدة البروستاتا والخصيتين والكبد والكليتين | مجهول |
من الواضح أن نشاط IPDE5 فيما يتعلق بـ PDE5 يحدد التأثير الدوائي الرئيسي للدواء - استرخاء العضلات الملساء لأوعية الجسم الكهفي، في حين أن نشاط IPDE5 فيما يتعلق بالإنزيمات المتماثلة الأخرى - PDE1-PDE4 وPDE6-PDE11 ، سيحدد نطاق وشدة NLR، وكذلك الأدوية التي يمكن تحملها. للتقييم الكمي، يتم استخدام مفهوم الانتقائية - نسبة IC 50 لـ PDE 1-4، 6-11 إلى IC 50 لـ PDE5 (الشكل 1).
الصورة 1.
الانتقائية النسبية لل PDE5 في المختبر .
تُظهر المحاور قيم Log10 لانتقائية IPDE5. وفقًا لذلك، كلما كانت القيمة الانتقائية أبعد عن مركز الرسم البياني، قل تأثير الدواء على نظائر إنزيمات PDE الأخرى.
نظرًا للانتقائية العالية وقابلية عكس عمل مثبطات PDE5، فإن استخدامها لا يصاحبه تفاعلات دوائية ضارة خطيرة وذات أهمية سريرية. ومع ذلك، عند وصف هذا الدواء أو ذاك، لا يمكن تجاهل إمكانية تثبيط الإنزيمات المتماثلة الأخرى باستثناء PDE5. كما يتبين من الشكل، فإن تادالافيل وعلاج الحالة لهما انتقائية أعلى من السيلدينافيل. علاوة على ذلك، نظرًا للتشابه في بنية جزيئات السيلدينافيل والفاردينافيل، هناك تشابه في الانتقائية فيما يتعلق بمختلف إنزيمات PDE. يحجب علاج الحالة، بدرجة أقل من الأدوية الأخرى، PDE2، وPDE3، وPDE4، وPDE7، وPDE8، وPDE10، وPDE11، ويقوم كو، بدوره، بحجب PDE1، وPDE 6، وPDE 9.
كشفت دراسة علم الصيدلة لـ IPDE5 عن اختلافات كبيرة في FC لهذه المجموعة من الأدوية. وقد وجد أن أقصر فترة للوصول إلى تركيز الذروة، وبالتالي أقصر فترة لتطور التأثير، لوحظت في علاج علاج الحالة - 0.66 ساعة (الجدول 5). عند استخدام هذا الدواء يحدث الانتصاب خلال 10-15 دقيقة بعد استخدامه لدى 64% من الرجال. عند استخدام السيلدينافيل، كان عدد هؤلاء المرضى أقل بكثير وبلغ 35٪. لا توجد بيانات عن حدوث الانتصاب لدى الرجال بعد 10-15 دقيقة من تناول تادالافيل. تسمح المستحضرات ذات النشاط العالي باستخدام تركيز نشط أقل، وبالتالي تقلل من خطر الآثار الجانبية، وهو عامل مهم في الاستخدام طويل الأمد للدواء. هذه هي الحالة التي تتوافق مع علاج الحالة، حيث يكون تركيزه في بلازما الدم بعد تناول الجرعة المتوسطة من الدواء أقل بعشر مرات من تركيز السيلدينافيل والتادالافيل بنفس الفعالية السريرية.
الجدول 5
| معامل | سيلدينافيل 100 ملغ | تادالافيل 20 ملغ | علاج الحالة 20 ملغ |
| التوافر البيولوجي، ٪ | 40% | لايوجد بيانات | 15% |
| ملزمة لبروتينات المصل،٪ | 96 | 94 | 95 |
| ر كحد أقصى، ساعة | 1.16 | 2.0 | 0.75 |
| ج ماكس، ملغم / لتر | 327 | 378 | 31.8 |
| ر1/2، ساعة | 3.82 | 17.5 | 4.7 |
| المساحة تحت المنحنى، ملغم*ح/لتر | 1963 | 8066 | 96.3 |
| الاسْتِقْلاب | الكبد، CYP3A4 (الابتدائي)، CYP2C9 | الكبد، CYP3A4 | الكبد، CYP3A4 (الابتدائي)، CYP3A5، CYP2C |
| وجود المستقلبات النشطة | 20% | لا | 7% |
| إفراز الدواء - الأمعاء / الكلى،٪ من الجرعة المعطاة | 80/13 | 61/36 | 92/5 |
أطول فترة للوصول إلى تركيز الذروة وأطول نصف عمر (T 1/2) هي سمة من سمات تادالافيل (2.0 ساعة و 17.5 ساعة، على التوالي). سريريًا، يمكن تفسير هذه البيانات على النحو التالي: مدة عمل تادالافيل أعلى بكثير من مثبطات PDE5 الأخرى - مدة عملها 36 ساعة. تتم حاليًا مناقشة مسألة فوائد استخدام الأدوية ذات T 1/2 الطويلة. وذلك لأن الفوائد المرتبطة بالامتثال المرتفع نسبيًا للأدوية طويلة المفعول قد يقابلها انخفاض في سلامتها وتحملها وخطر التفاعلات الدوائية بسبب الدورة الدموية الطويلة للدواء في جسم المريض. هناك رأي مفاده أن الأدوية ذات العمر النصفي الطويل (كو) لها ما يبرر استخدامها فقط في فئات معينة من المرضى (الشباب، دون العلاج الدوائي المصاحب، والحاجة المحتملة للنترات، مع وظائف الكبد والكلى الطبيعية). تعديل الجرعة المطلوبة في فئات معينة من المرضى (الجدول 7) أو في حالة تطور التفاعلات الدوائية (الجدول 8)، ممكن في وجود أشكال إطلاق الدواء بجرعات مختلفة. يتم تسجيل هذه الأشكال في روسيا للسيلدينافيل (25 و 50 و 100 ملغ) وعلاج الحالة (5 و 10 و 20 ملغ). يتم تقديم عقار تادالافيل في السوق المحلية في شكل واحد - 20 ملغ، مما يحد بشكل كبير من إمكانيات استخدامه.
الجدول 6
| سيلدينافيل | تادالافيل | علاج الحالة | |
| ضعف وظائف الكبد | 25 ملغ | درجة خفيفة ومعتدلة (فئة Child-Pugh A-B) - لا تزيد عن 10 ملغ مرة واحدة يوميًا؛ شديد (فئة تشايلد بوغ C) - غير مستحسن | خفيفة إلى معتدلة (فئة تشايلد بوغ A-B) - استخدم جرعة قدرها 5 ملغ. |
| ضعف وظائف الكبد | 25 ملغ | مع انتهاك معتدل (تصفية الكرياتينين 31-50 مل / دقيقة) - الجرعة الأولية 5 ملغ، من الممكن أن تأخذ 10 ملغ أكثر من مرة واحدة خلال 48 ساعة. مع انخفاض تصفية الكرياتينين أقل من 30 مل / دقيقة، يجب ألا تتجاوز الجرعة 5 ملغ. | لا حاجة لتعديل الجرعة |
| المرضى الذين تزيد أعمارهم عن 65 عامًا | 25 ملغ | 5 ملغ | 5 ملغ |
| أشكال الجرعات المسجلة في روسيا | 25، 50، 100 ملغ | 10 ملغ | 5، 10، 20 ملغ |
أحد العوامل المهمة عند اختيار الدواء هو التفاعل مع الغذاء والدواء (الجدول 8). لقد ثبت أن تناول الأطعمة الدهنية في وقت واحد يقلل ويؤخر امتصاص السيلدينافيل، أي أنه يقلل من التوافر البيولوجي للدواء بنسبة 20-40٪. وفقا لهذا الشرط، فإن المزايا الهامة لعلاج الحالة وتادالافيل هي اعتمادهما المنخفض (عدم الاعتماد) على التفاعل مع الأطعمة الدهنية. يمكن تمثيل اعتماد معدل واكتمال امتصاص علاج الحالة على محتوى الدهون في الطعام على النحو التالي: إذا تجاوز محتوى الدهون 57٪، فإن المعدل والامتصاص ينخفض بشكل ملحوظ، وإذا لم يتجاوز محتوى الدهون 30٪، ثم وهذه المؤشرات لا تتغير [فيرتكين، 2004].
الشكل 2.
الدوائية من IFD5
التسميات: Cmax، sil، Cmax، tad، Cmax، var وTmax، sil، Tmax، tad، Tmax، var - الحد الأقصى لتركيزات المصل والوقت للوصول إلى تركيزات الذروة من السيلدينافيل والتادالافيل وعلاج الحالة على التوالي.
جميع النترات لها تأثير خافض للضغط إلى حد ما. يمكن أن يؤدي التعيين المشترك للنترات و IPDE5 إلى تعزيز تأثير انخفاض ضغط الدم حتى تطور الحالات الغروانية الشديدة. يتم تفسير هذا التآزر من خلال التفاعل الدوائي - زيادة في نشاط أكسيد النيتريك الداخلي (IPDE5) أو الخارجي (النترات)، يليه توسع الأوعية. في هذا الصدد، يُمنع استخدام السيلدينافيل والفاردينافيل في المرضى الذين يتناولون النترات. يجب أن نتذكر أن السيلدينافيل له تأثير ديناميكي مماثل لعمل بعض النترات، ويمكن أن يؤدي إلى انخفاض الضغط لدى الأفراد الأصحاء بمقدار 10 ملم زئبق. عند تناول جرعة واحدة. علاج الحالة له تأثير أقل على ديناميكا الدم الجهازية. تشير تعليمات استخدام عقار تادالافيل إلى أنه يُمنع استخدامه للمرضى الذين يتناولون أي شكل من أشكال النترات. في حالة الحاجة الملحة لوصف النترات، يجب على المرضى الذين سبق أن تلقوا تادالافيل مراعاة فترة 48 ساعة بين آخر جرعة من تادالافيل وتعيين النترات. وبالإضافة إلى ذلك، يوصى برصد دقيق لمعلمات الدورة الدموية. من الواضح أن قدرة تادالافيل على التفاعل مع النترات بعد فترة طويلة من تناوله تحد بشكل كبير من فئة المرضى الذين يوصى وصف هذا الدواء لهم.
مع الإدارة المتزامنة لـ IFDE5، التي لها تأثير موسع للأوعية الدموية الجهازية، والأدوية الخافضة للضغط، مثل حاصرات A، هناك خطر تقوية التأثير الخافض لضغط الدم. تم العثور على انخفاض ملحوظ سريريًا في ضغط الدم عند تناول السيلدينافيل والأملوديبين. على العكس من ذلك، لم يكن هناك أي تأثير على ضغط الدم من الإدارة المتزامنة للنيفيدبين وعلاج الحالة. عند استخدام حاصرات A، يوصى بالمراقبة بفاصل زمني قدره 4 ساعات بعد تناولها وتناول السيلدينافيل. وفقا لتعليمات استخدام الدواء، لا يمكن دمج علاج الحالة مع حاصرات ألفا، ولكن يمكن استخدامه بعد 6 ساعات من تناولهما. باستثناء تامسولوسين (0.4 ملغ مرة واحدة يوميًا)، يُمنع تناول الدواء المتزامن مع تادالافيل وحاصرات ألفا. أدت الإدارة المشتركة للتادالافيل والدوكسازوسين إلى انخفاض كبير في ضغط الدم.
خاتمة
حاليا، تم تسجيل 3 أدوية تنتمي إلى مجموعة IFDE5 - السيلدينافيل، تادالافيل وعلاج الحالة. في الدراسات المقارنة المضبوطة، لم يتم الحصول على بيانات موثوقة حول فعالية وسلامة دواء معين. لا يوجد اختلافات كبيرة في التكلفة بين السيلدينافيل والتادالافيل والفاردينافيل. في الوقت نفسه، عند دراسة التزام المرضى بالعلاج بمختلف IFDE5، تم العثور على تفضيلات أعلى بكثير لعلاج الحالة. يمتلك الممثلون الفرديون لفئة IPDE5 مجموعة من الخصائص الفريدة التي يمكن أن يكون لها تأثير كبير على اختيار الدواء. وبالتالي، فإن التطور الأسرع للتأثير بعد تناول الدواء هو سمة من سمات علاج الحالة، ويحدث التأثير الأطول مع كو. من المتوقع حدوث أكبر خطر للتفاعلات الدوائية والحاجة إلى تعديل الجرعة بسبب نصف العمر الطويل عند تناول تادالافيل. يتمتع عقار علاج الحالة بأقصى نشاط في المختبر، كما أن الانتقائية العالية لنظائر إنزيمات PDE نموذجية بالنسبة للأدوية الجديدة علاج الحالة وتادالافيل. أحد الأساليب الممكنة لاختيار IPDE5 هو اختيار الدواء الأمثل لكل مريض على حدة. لذلك، في المرضى الصغار الذين لا يعانون من اعتلال مصاحب حاد، والذين لا يتناولون أدوية أخرى، قد يكون تادالافيل هو الدواء المفضل. وفي الوقت نفسه، في ظل وجود أمراض كامنة أو عدم فعالية العلاج السابق بالسيلدينافيل، قد يكون علاج الحالة هو الدواء المفضل.
قد يكون الاتجاه الواعد للتقييم المقارن للأدوية الفردية من مجموعة IPDE5 هو إجراء تجارب عشوائية محكومة واسعة النطاق باستخدام معايير تقييم فعالية الدواء ليس فقط من قبل الطبيب، ولكن أيضًا من قبل المريض. يتمثل النهج الواعد في إجراء مقارنة إحصائية غير مباشرة للبيانات التي تم الحصول عليها من التحليلات التلوية التي تقارن IPDE5 المختلفة مع الدواء الوهمي.
ستتحدث المقالة عن الأدوية المثبطة لـ PDE-5. من المعروف أنه بسبب ضعف الانتصاب، لا يتم إزعاج عمل الأعضاء والأنظمة الأخرى، ولا يضر بصحة وحياة الرجل، ولكن من الصعب جدًا إدراك مثل هذا الاضطراب الجنسي من وجهة نظر نفسية وعاطفية. . يجب على الرجل أن يقلق بشأن جودة الانتصاب والقوة طوال حياته تقريبًا، حتى لو لم تكن هناك أسباب واضحة للقلق.
يوجد حاليًا عدد كبير من العلاجات الطبيعية التي تساعد على الوقاية من اضطرابات الانتصاب، ومنشطات الانتصاب القوية للخلل الوظيفي الكامل. الأكثر فعالية هي مثبطات PDE-5، أو مثبطات فوسفودايستراز من النوع 5، والتي توفر للرجل انتصابًا بنسبة 100٪، بغض النظر عن مسببات الاضطراب وشدته.
ما هي أسباب ضعف الانتصاب؟
إذا كانت الأسباب الرئيسية لضعف الانتصاب تعتبر في وقت سابق مشاكل نفسية مختلفة، فقد تغير الرأي الآن. ومن المعروف الآن أن الانتهاك في 80٪ من الحالات يكون من أصل عضوي ويظهر كمضاعفات لأمراض جسدية مختلفة.
الأسباب العضوية الرئيسية: قصور الغدد التناسلية (حالات خلل الهرمونات)؛ اعتلال الأوعية الدموية. الاعتلال العصبي.
معدل انتشار أمراض القلب والأوعية الدموية مرتفع جدًا، وأكثر من 50٪ من الجنس الأقوى المصاب بمثل هذه الأمراض يعانون من ضعف الانتصاب، ولكن ليس كل مريض يستخدم مثبطات PDE-5 - وهو نوع من "المعيار الذهبي" في علاج العجز الجنسي. لماذا هو كذلك؟ لسوء الحظ، حتى يومنا هذا، فإن المرضى حذرون للغاية من هذه الأدوية، على الرغم من حقيقة أن فعاليتها قد أثبتت بالفعل.

المبادئ العلاجية العامة
قبل اختيار مثبطات إنزيم الفوسفوديستراز من النوع 5 لعلاج اضطرابات الجهاز التناسلي، يجب على كل رجل تحديد المتطلبات العقلية والجسدية لمثل هذه الاضطرابات. العوامل التالية يمكن أن تؤثر على الانتصاب:
- وجود في الجسم من الأمراض الجهازية المصاحبة.
- استخدام الأدوية ذات التأثير القوي؛
- نمط الحياة (العادات السيئة، والتسلية السلبية، والإفراط في تناول الطعام)؛
- الاكتئاب والتوتر المتكرر.
مساعدة من متخصص
إذا، بعد القضاء على هذه الشروط الأساسية للخلل الوظيفي، لا يمر الانتهاك، يمكنك أولا استخدام مساعدة عالم الجنس أو المعالج النفسي. يمكن أن تكون طريقة العلاج المحافظة هي تصحيح التغذية وممارسة الرياضة والتخلي عن الإدمان وفقدان الوزن والقضاء على المواقف العصيبة التي تؤدي إلى الاكتئاب. من بين أمور أخرى، يمكن استعادة الانتصاب عن طريق علاج المرض الأساسي، مثل الاضطرابات الهرمونية، والسكري، وما إلى ذلك.

ماذا يشمل العلاج؟
العلاج الطبي يشمل:
- استخدام الأقراص تحت اللسان والفم.
- الحقن في مجرى البول أو الأجسام الكهفية للأدوية الفعالة في الأوعية.
إن استخدام حاصرات ألفا-1 أو مثبطات PDE5 قبل وقت قصير من الجماع قد يساعد أيضًا في تحقيق الانتصاب المستقر.
تعليمات خاصة
وتجدر الإشارة إلى أنه لا يمكنك تناول مثل هذه الأدوية إلا بعد استشارة الطبيب. وسيحدد الجرعة المقبولة في كل حالة، لأنه إذا تم استخدامها بشكل غير عقلاني، فقد يكون الدواء غير فعال أو يسبب آثارًا جانبية.
مدى ملاءمة التطبيق
من المستحسن استخدام مثبطات PDE-5، وهذا ما تثبته الحقائق التالية:
- تمثل هذه الأدوية علاجًا مناسبًا في الخط الأول؛
- ويستمر استخدام هذه الأموال لأكثر من 30 عامًا؛
- وقد أثبتت التجارب السريرية المتكررة فعاليتها؛
- الأدوية سهلة الاستخدام.
- ومن الناحية العملية، أثبت ملايين الرجال سلامة هذه الأموال.
تعليمات لاستخدام المخدرات
حاليًا، الأدوية الأكثر شيوعًا في علاج ضعف الانتصاب هي مثبطات إنزيم الفوسفوديستراز من النوع 5، والتي لها خصائص حركية دوائية قيمة، وفعالة سريريًا وغير ضارة نسبيًا.

تنتج شركات الأدوية عددًا كبيرًا من الأدوية التي تحفز الانتصاب. تشمل مثبطات PDE-5 الأدوية التالية.
سيلدينافيل. وهو أيضًا مثبط انتقائي لـ PDE5، والذي تم إنتاجه لأول مرة في عام 1996. أقراص مستديرة مطلية باللون الأبيض أو الأبيض تقريبًا، محدبة الوجهين، ذات قلب أبيض أو أبيض تقريبًا على مقطع عرضي.
العنصر النشط هو نترات السيلدينافيل، في قرص واحد - 28.09 ملغ، وهو ما يعادل 20 ملغ من السيلدينافيل. المكونات الإضافية: السليلوز الجريزوفولفين، فوسفات هيدروجين الكالسيوم اللامائي، الصوديوم كروسكارميلوز، ستيرات المغنيسيوم.
تحتوي قشرة الفيلم على التلك، وهيبروميلوز، وثاني أكسيد التيتانيوم، والبولي إيثيلين جلايكول 4000 (ماكروغول 4000).
يجب تناول القرص قبل ساعة من الجماع، وتتراوح الجرعة اليومية التقريبية من 50 إلى 100 ملغ. يستمر تأثير الدواء لمدة أربع ساعات.

الدواء المانع للفوسفوديستريز من النوع 5 "فاردينافيل". وهو مثبط انتقائي متقدم وجديد للغاية وقد أثبت فعاليته العالية في معادلاته البيولوجية في دراسات سريرية متعددة (في شكل ثلاثي هيدرات مونوهيدروكلوريد).
يؤخذ هذا الدواء مرة واحدة يوميا قبل ثلاثين دقيقة من العلاقة الحميمة، ويستمر تأثيره من 4 إلى 5 ساعات. الجرعة اليومية هي حوالي 10-20 ملغ من علاج الحالة.
عقار "تادالافيل" هو مثبط انتقائي تم بيعه منذ وقت قريب، لكنه فعال للغاية في استعادة ضعف الانتصاب. يتم إنتاج "Tadalafil" حاليًا على شكل أقراص تحتوي المادة الفعالة فيها على 2.5؛ 5؛ 20 و 40 ملغ. كعنصر نشط، يتضمن عقار "تادالافيل" مادة كيميائية تحمل الاسم نفسه. في شكل سواغ، يحتوي التحضير على المكونات التالية: giproloza؛ اللاكتوز. كروسكارميلوز الصوديوم السليلوز الجريزوفولفين. ستيرات المغنيسيوم. كبريتات لوريل الصوديوم. ثاني أكسيد التيتانيوم؛ ترياسيتين.

يختلف مبدأ العمل والبنية إلى حد ما عن السيلدينافيل، وانتقائيته أقل من انتقائية العامل الأول. تستمر فعالية تركيبة الأقراص لمدة 36 ساعة. ينبغي تناول الدواء بكمية 10-20 ملغ قبل وقت قصير من العلاقة الحميمة. بالإضافة إلى ذلك، يسمح بدمج هذه الأداة مع الكحول والطعام، وهي ميزة لا جدال فيها للمرضى.
"أودينافيل". مثبط انتقائي حديث قابل للعكس يسهل على الرجل تحقيق الانتصاب. يجب أن تؤخذ الأقراص قبل 30-90 دقيقة من الاتصال الجنسي المحتمل، وسيستمر تأثيرها لمدة 12 ساعة. من المهم جدًا الالتزام بجميع الشروط المحددة في التعليمات، لأن الأدوية من هذا النوع لها موانع وآثار جانبية.
أفانافيل. الممثل التالي لمجموعة مثبطات PDE-5، والذي يعزز أيضًا توسع الأوعية الدموية ويسمح بتدفق الدم إلى الأعضاء الحميمة بسهولة أكبر، مما يوفر الانتصاب بنسبة 100٪. تحتوي الأقراص على مادة أفانافيل كمكون نشط. يتضمن تكوين الدواء أيضًا مانيتول وهيدروكسي بروبيل السليلوز وكربونات الكالسيوم وأكسيد الحديد وستيرات المغنيسيوم.

لا ينبغي تناول الدواء إذا كان هناك رد فعل تحسسي تجاه واحد على الأقل من المكونات المذكورة أعلاه. تبلغ الفعالية العلاجية للدواء 80٪، ويجب تناول القرص قبل 15-20 دقيقة من الاتصال الجنسي القادم. تستمر فعالية الدواء لمدة ست ساعات، ويمكن دمجه مع الكحول والطعام. في هذه الحالة، متوسط الجرعة حوالي 100 ملغ يوميا.
ما الذي يمكن تحقيقه؟
ومن الجدير بالذكر أن معظم الأدوية من هذا النوع لتحفيز وظيفة الانتصاب تسمح بتوسيع الأوعية الدموية واسترخاء العضلات، وبفضل ذلك سيكون تحقيق الانتصاب أسهل بكثير.
قبل تناول الأدوية المذكورة أعلاه على شكل أقراص لاستعادة وظيفة الانتصاب، يجب استشارة كل رجل فيما يتعلق بالجرعة المثالية لمثبط معين، حيث أن الجرعة الزائدة يمكن أن تسبب آثارًا جانبية كبيرة.
موانع تناول مثبطات PDE-5
من المعروف أن الأدوية التي تحتوي على مكونات صناعية تحتوي على أي حال على قائمة موانع محددة جيدًا ويمكن أن تسبب عددًا من الآثار الجانبية. ويمكن قول الشيء نفسه عن مثبطات PDE-5، والتي يُمنع استخدامها في الحالات التالية:
- لم يبلغ الشخص سن الرشد؛
- فرط الحساسية للمكونات.
- الاستخدام الموازي للأقراص التي تحتوي على النترات العضوية؛
- انتهاكات وأمراض وظائف القلب والأوعية الدموية، حيث زيادة النشاط الجنسي أمر غير مقبول؛
- تناول "دوكسازوسين" وأدوية أخرى للانتصاب.
- فقدان الرؤية في الاعتلال العصبي البصري الإقفاري الأمامي غير الشرياني.
- الفشل الكلوي المزمن، واستخدام هذه المنشطات أكثر من مرتين في الأسبوع؛
- الامتصاص، نقص اللاكتيز أو عدم تحمل اللاكتوز؛
- سوء امتصاص الجلوكوز والجلاكتوز.
آثار جانبية
الآثار غير المرغوب فيها الأكثر شيوعًا للاستخدام غير الرشيد لمثبطات إنزيم فوسفوديستراز من النوع 5 هي القيء والغثيان والصداع واضطرابات الرؤية (إدراك الضوء وعدم التركيز) والدوخة والتهاب الأنف وتورم الأنف وضيق التنفس واحمرار الوجه. وفي حالة ظهور هذه الأعراض يجب استشارة الطبيب.
تفاعل "ترازودون" ومثبطات إنزيم الفوسفوديستراز من النوع 5
ترازودون هو مثبط انتقائي لإعادة امتصاص السيروتونين، كما أنه يمنع مستقبلات 5-HT2A ويمنع امتصاص السيروتونين بشكل معتدل.
يمكن استخدام "ترازودون" كدورة علاجية منفصلة وبالاشتراك مع أدوية أخرى للتخلص من ضعف الانتصاب، بما في ذلك الأندروجينات ومثبطات إنزيم الفوسفوديستراز من النوع 5، أي أنه يتم دمجها مع بعضها البعض، ويكون تفاعلها فعالاً.